Cosa significa e perché viene chiamata anche “Spalla Congelata”
La Capsulite Adesiva o Spalla Congelata o Frozen Shoulder (tre nomi diversi per il solito problema) è una patologia infiammatoria molto dolorosa (soprattutto notturna), che causa una rigidità progressiva fino a bloccare i movimenti della spalla come se fossero appunto “congelati”.
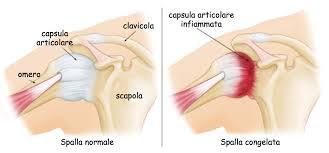
Tutto parte da un problema della capsula articolare, una struttura fatta di tessuto fibroso che avvolge l’articolazione e contribuisce a stabilizzarla, che a causa di processo infiammatorio si irrigidisce sempre di più portando a una perdita progressiva della mobilità di spalla.
Chi purtroppo soffre di Spalla Congelata, ha grandi difficoltà e limitazioni nello svolgimento delle attività più semplici della vita quotidiana come:
- dormire
- vestirsi
- guidare
- allacciarsi il reggiseno
- mettere il portafoglio nella tasca posteriore dei pantaloni….
Anche l’attività lavorativa può diventare difficoltosa e spesso, in base al tipo di lavoro svolto, deve essere sospesa.
Sintomi
Quindi per ricapitolare, i sintomi principali della Capsulite Adesiva sono:
- Dolore (soprattutto notturno)
- Rigidità importante
Quali sono le cause ? Ci sono persone più a rischio?
Ti starai chiedendo da dove ha origine l’infiammazione della capsula articolare. Purtroppo le cause della Capsulite Adesiva non sono ancora del tutto chiare, ma sappiamo bene quali siano i fattori di rischio, e le percentuali di diffusione e di frequenza nella popolazione (Epidemiologia).
Epidemiologia:
- Colpisce dal 2%al 5% della popolazione generale
- Aumenta fino al 10%-38% nei soggetti affetti da Diabete e Disordini Tiroidei
- Soggetti di Età compresa tra 40-65 anni (picco 56 anni)
- Maggiore incidenza nel Sesso Femminile
- Il verificarsi della Spalla Congelata in una spalla aumenta il rischio di un coinvolgimento della spalla controlaterale dal 5% al 34%
- Nel 14% dei casi colpisce contemporaneamente entrambe le spalle
- Immobilizzazione del braccio per tempi lunghi, come nel caso di un gesso portato per diverse settimane
- Utilizzo prolungato di farmaci
- Vita sedentaria
Capsulite adesiva: come viene diagnosicata?
La Diagnosi di questa patologia è fatta dall’ortopedico tramite una visita accurata in cui vengono valutati segni e sintomi del paziente ed effettuati test specifici che permettono di inquadrare la patologia ed escludere lesioni o altre problematiche.
Inoltre il medico può richiedere esami diagnostici come RX, Risonanza Magnetica o Ecografia per evidenziare meglio la capsula articolare e le altre strutture che compongono la spalla come tendini, muscoli, legamenti per avere un quadro completo della patologia.
Com’è il decorso? Quanto dura? Si guarisce?
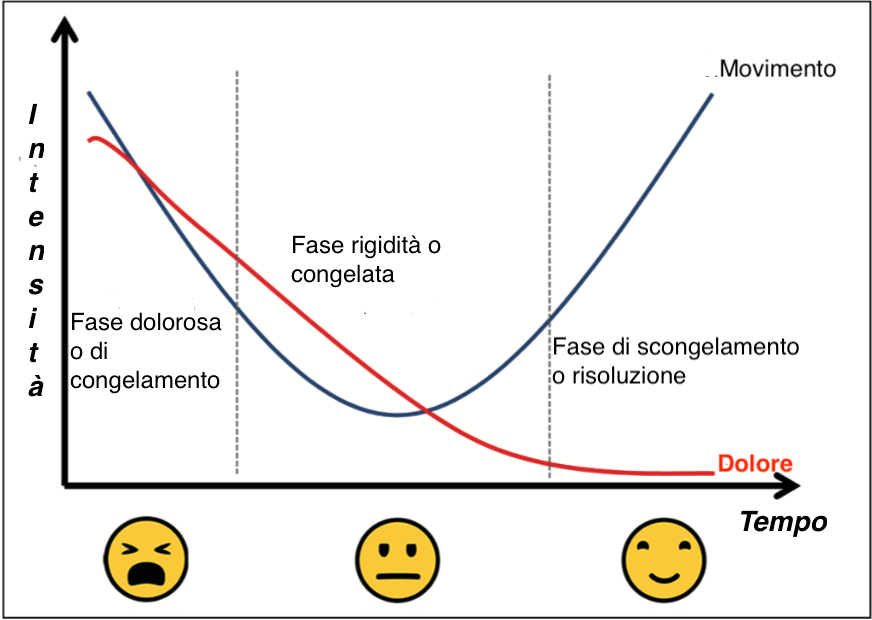
La Capsulite Adesiva, o Spalla Congelata, si sviluppa in 3 fasi:
- Fase di Congelamento o dolorosa:è la prima fase della patologia che dura 10-36 settimane in cui la spalla diventa progressivamente sempre più dolorosa (soprattutto la notte) e i movimenti sempre più limitati. Gli antidolorifici (Fans) risultano essere poco efficaci.
- Fase di rigidità (o adesività): è la seconda fase detta “congelata”, dura 4-12 mesi. In questa fase il dolore diminuisce a riposo, ma rimane acuto nel fine corsa articolare della spalla. Risulta essere particolarmente limitato il movimento di extra rotazione (ad esempio portare la mano dietro la testa, pettinarsi ecc.…).
- Fase di scongelamento:è la terza e ultima fase di questa patologia e può durare da 1 fino a 3 anni. In questa fase avviene il recupero graduale dei movimenti della spalla e la diminuzione progressiva del dolore.
N.B.
In generale, la durata media dall’insorgenza della Spalla Congelata alla sua risoluzione è di circa 30 mesi!
N.B.
Dalla Spalla Congelata si guarisce!!!
Come??? La patologia può risolversi spontaneamente, ma ha un decorso decisamente più breve se viene intrapreso un percorso di riabilitazione fisioterapica.
Come viene svolto il percorso di riabilitazione fisioterapica?
Gli obiettivi nel trattamento della Spalla Congelata variano a seconda della fase della patologia, anche se, l’obiettivo principale, è la riduzione del dolore e della rigidità in modo da riportare la spalla alla migliore mobilità possibile fino alla guarigione completa.
Prima si inizia la fisioterapia meno sarà complicata la cura! È fondamentale iniziare il prima possibile la fisioterapia per ridurre i tempi di guarigione ed arrestare la patologia, la maggior parte dei pazienti tendono a sottovalutare il problema per mesi e mesi finché il dolore o la limitazione funzionale diventano insopportabili e compromettono le attività quotidiane.
Nella prima fase della patologia, fase di congelamento, il sintomo maggiormente riferito dal paziente è il dolore sia durante il movimento della spalla che notturno, per questo motivo è importante lavorare con il proprio fisioterapista con esercizi che aiutino ad alleviare il dolore, come mobilizzazioni della spalla graduali, non traumatiche e quindi restando all’interno del range di tollerabilità del paziente, esercizi di stretching e rilassamento dell’articolazione abbinati ad esercizi per il controllo delle scapole e dei muscoli stabilizzatori della spalla.
Nella seconda e terza fase, solitamente il dolore di spalla diminuisce leggermente, diventando più tollerabile, perciò si può aumentare il lavoro per il recupero dei movimenti che risultano più limitati e sul rinforzo muscolare abbinato allo stretching dei muscoli più contratti.
Alla fisioterapia vengono spesso abbinati antidolorifici ed antinfiammatori (FANS), applicazioni di ghiaccio sulla spalla possono aiutare ad alleviare il dolore e l’infiammazione, infiltrazioni intrarticolari di acido ialuronico e cortisone vengono spesso abbinate alla fisioterapia per accelerare i tempi di recupero.
Mi dovrò operare?
Nei casi in cui il trattamento fisioterapico, di durata di almeno 6 mesi, non abbia avuto risultati significativi viene presa in considerazione la via chirurgica che solitamente avviene in due modi differenti:
- Mobilizzazione in narcosi della spalla congelata: questa procedura viene fatta con il paziente sedato, consiste in una mobilizzazione della spalla in flessione ed extra – rotazione. Questo tipo di intervento solitamente viene evitato in caso di osteopenia per evitare il rischio di fratture intraoperatorie, inoltre, la capsula articolare e l’apparato muscolare potrebbero subire traumi e lacerazioni con la formazione di nuove aderenze. Per questi motivi è considerata una procedura da prendere in considerazione solo e qual’ora la fisioterapia non abbia ottenuto risultati significativi.
- Release a cielo aperto: questo tipo di intervento consiste nel rilasciare la capsula articolare della spalla tagliando le parti che risultano essere rigide e infiammate e che creano limiti nel movimento dell’articolazione; viene effettuato solo quando sia stata esclusa la mobilizzazione in narcosi e la fisioterapia sia risultata non risolutiva.
Dopo l’intervento, sarà necessario rivolgersi ad un centro di fisioterapia specializzato nel recupero post chirurgico della spalla in quanto la riabilitazione assume un ruolo di fondamentale importanza nel far sì che l’intervento chirurgico abbia successo. Il paziente deve essere parte attiva del trattamento, infatti la collaborazione con il fisioterapista è la chiave che porterà al recupero delle attività quotidiane.
Esercizi per la spalla congelata
Posso fare qualcosa da solo per migliorare la spalla? Certo che puoi fare qualcosa da solo!!! Il fisioterapista che ti segue nel percorso di riabilitazione ti insegnerà dei facili esercizi da svolgere in autonomia per lavorare sulla tua Spalla Congelata. Ecco due tipologie di esercizi per la Spalla Congelata
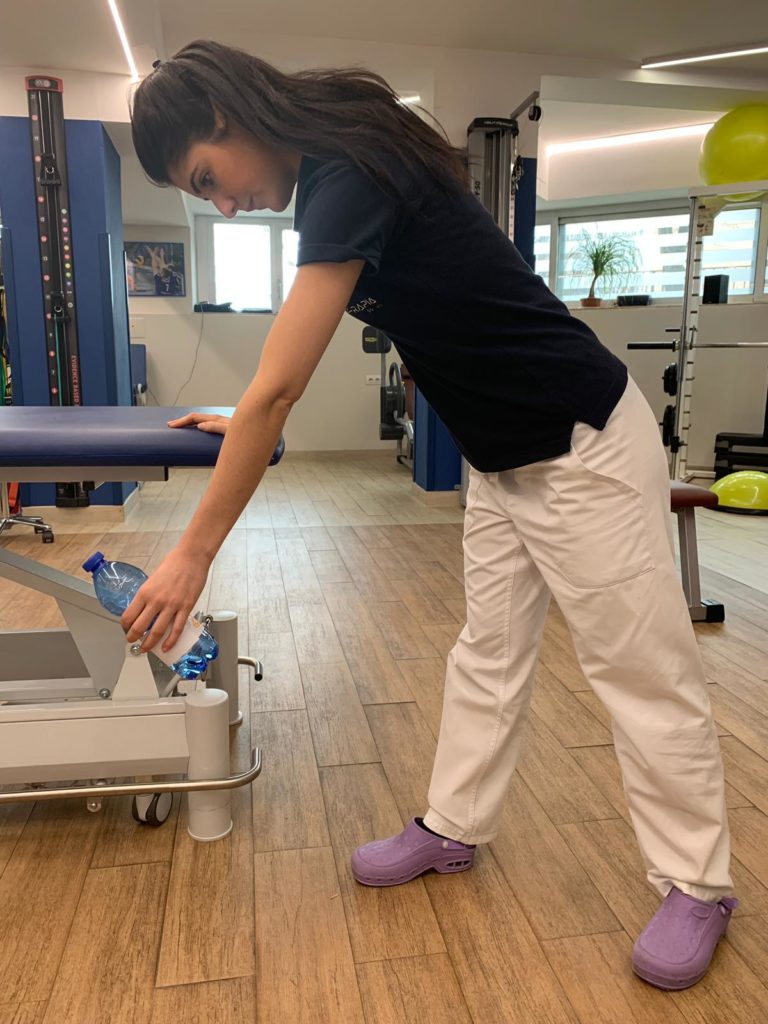
Esercizi pendolari
Utilizzando una bottiglietta d’acqua da mezzo litro fate fare delle oscillazioni alla spalla, come se fosse un pendolo, sia in senso antero posteriore che circolare, è importante tenere la spalla rilassata e compiere i movimenti pendolari aiutandosi con il movimento del corpo.
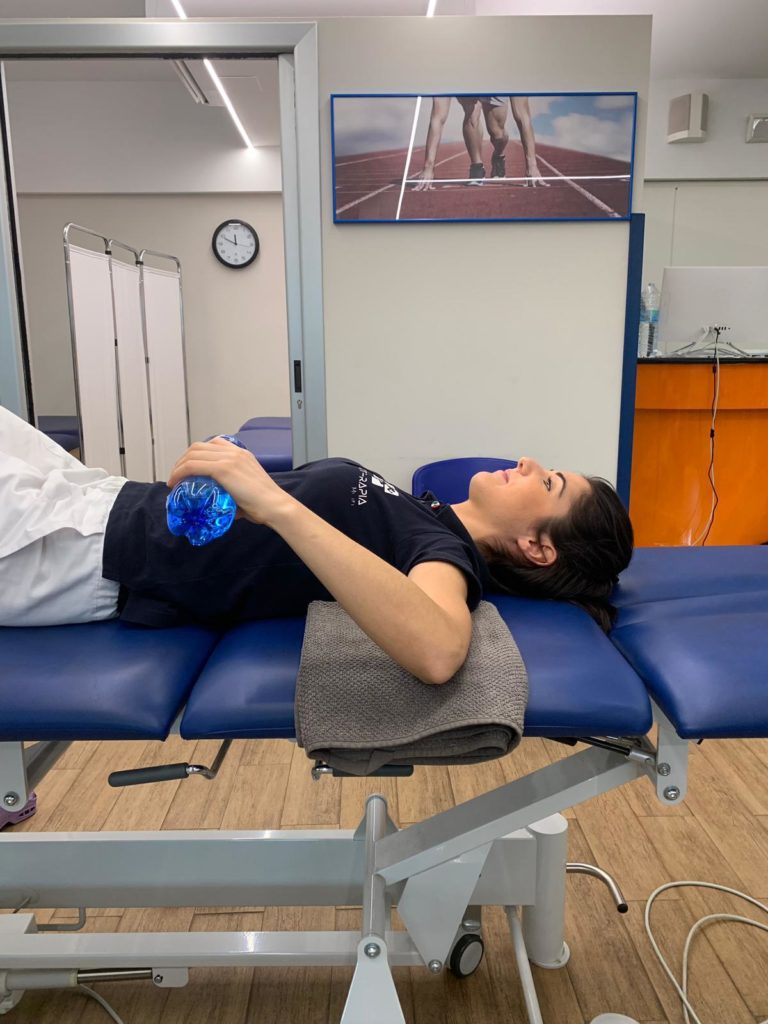
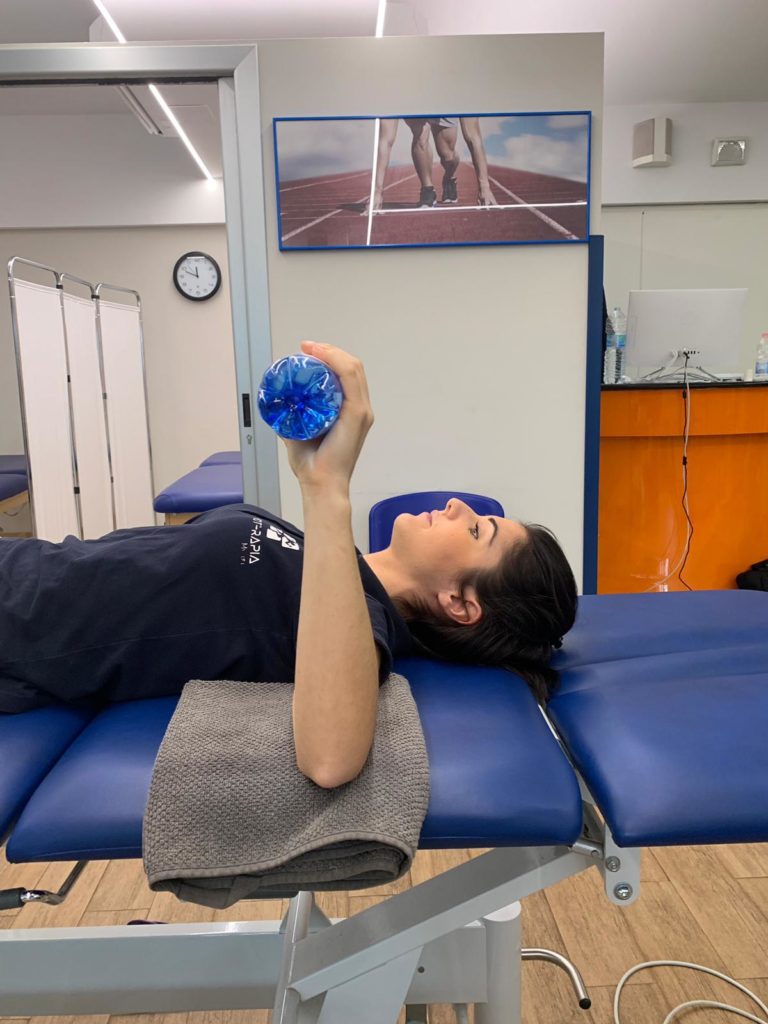
Esercizi di stretching capsulare
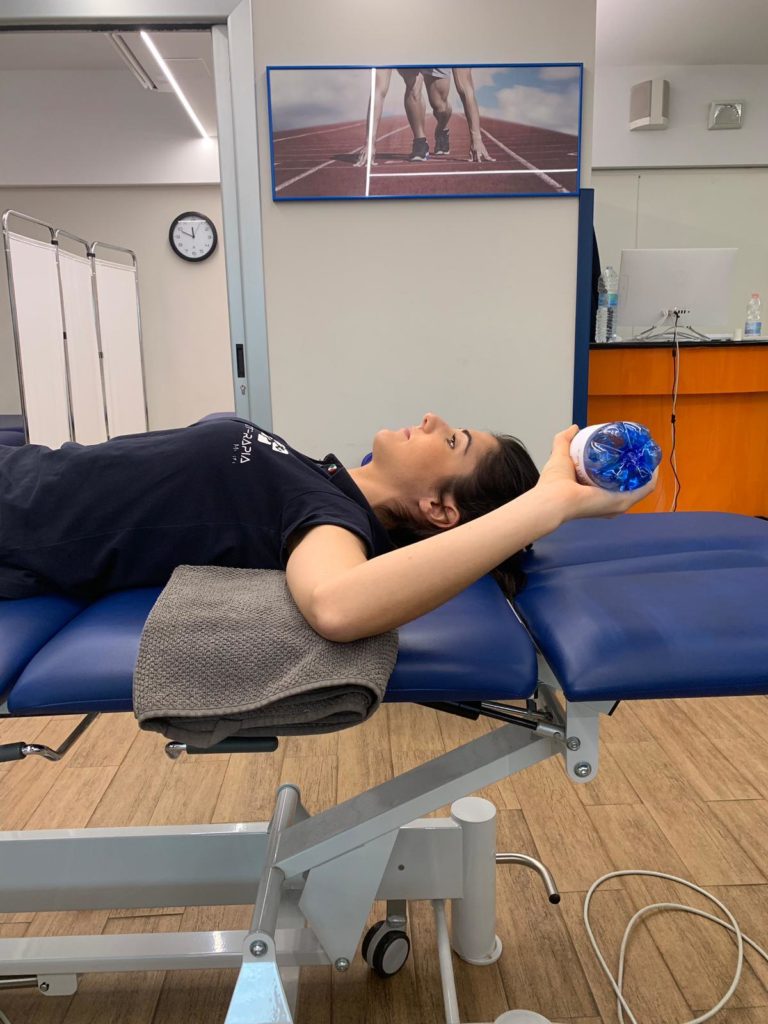
1)Mettetevi in posizione supina con la spalla a 90° circa e un asciugamano sotto al braccio, prendete una bottiglietta da mezzo litro e fate dei movimenti con il braccio verso il basso (intra – rotazione) e verso l’alto (extra – rotazione)
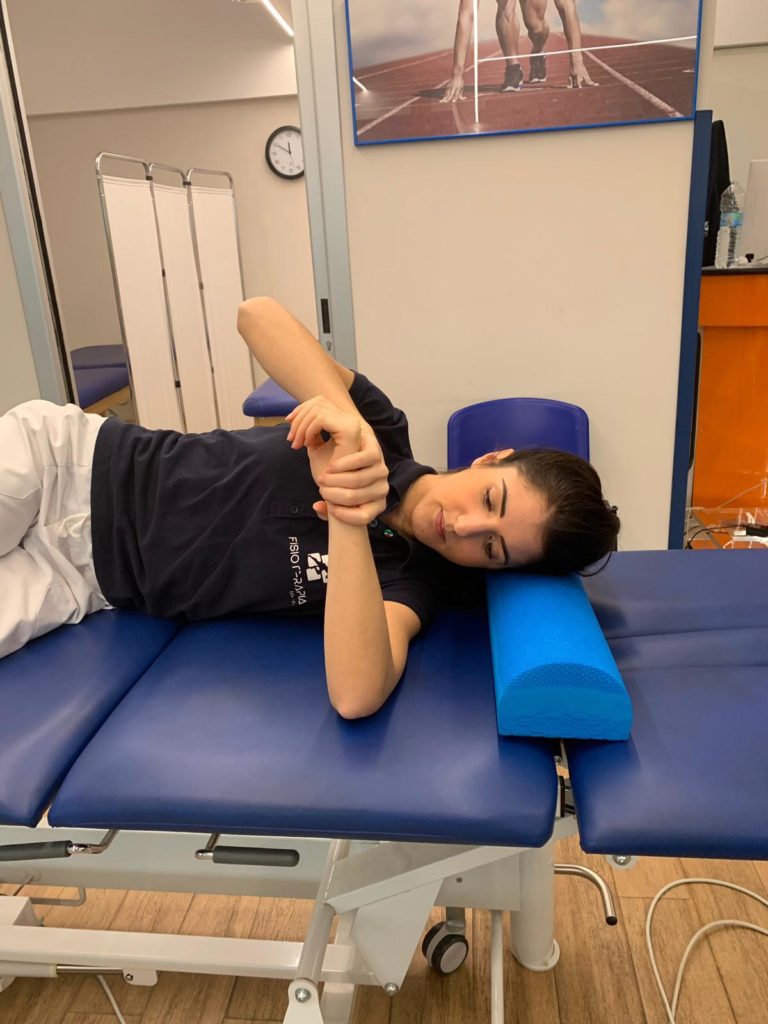
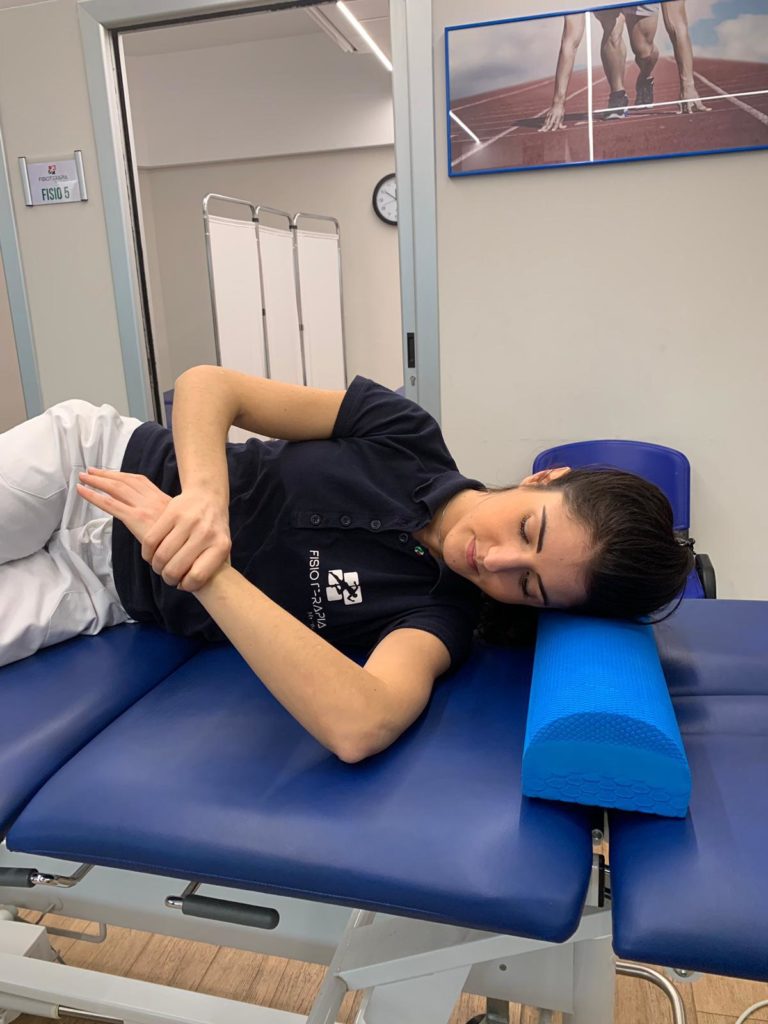
2)Posizionatevi sul fianco della spalla dolorosa, portate il braccio a 90° circa e aiutandovi con l’altra mano portate dolcemente il braccio verso il lettino, rispettando sempre il dolore.
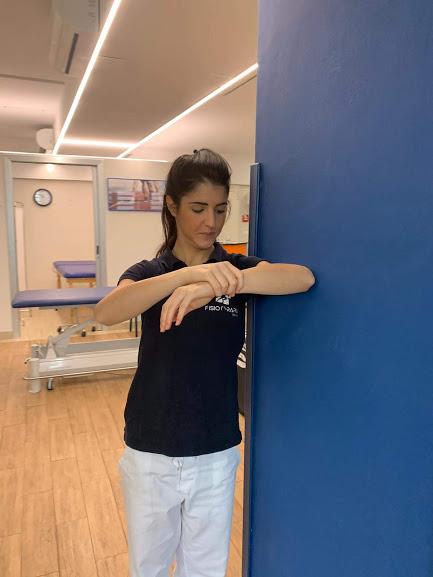
3)Appoggiatevi ad una parete con la spalla e il braccio doloroso a 90° circa, aiutandovi con l’altra mano portate il braccio verso il basso, fermatevi quando compare il dolore.