Il dolore alla spalla, di natura muscoloscheletrico, è uno dei problemi più comuni per i quali i pazienti si rivolgono agli specialisti per le cure mediche. I disturbi più comuni alla spalla includono il dolore, la difficoltà a sollevare il braccio sopra la testa, la ridotta partecipazione sociale, lavorativa e ludica/sportiva ed il disturbo notturno.
Intraprendere un trattamento conservativo fisioterapico al fine di ridurre questi disturbi, con i relativi costi associati, è possibile e vale la pena perseguirlo.
Sfortunatamente, dal vasto numero di opzioni a disposizione dei clinici non sono emersi interventi costantemente efficaci. Esistono, infatti, diverse possibili spiegazioni che possono spiegare gli scarsi risultati di questi trattamenti, uno dei quali è la sensibilizzazione.
La sensibilizzazione è un fenomeno del sistema nervoso che può verificarsi in concomitanza con il dolore.
⦁ Con la sensibilizzazione, l’input normalmente innocuo è percepito come doloroso a causa dell’aumento della nocicezione. La nocicezione è l’attivazione degli organi sensoriali per mezzo di varie forme di stimoli – meccanici, chimici o termici – a un livello che suggerisce un rischio di lesione dei tessuti. Quando è presente la sensibilizzazione, il livello di stimoli necessari per attivare i nocicettori diminuisce portando ad una maggiore percezione del dolore.
⦁ Oltre alle soglie nocicettive abbassate, una maggiore percezione del dolore può anche derivare da una prolungata attivazione dei recettori e / o dall’attivazione dei recettori polimodali. Questo ampliamento della nocicezione si traduce in una percezione del dolore durante attività o movimenti che normalmente non sarebbero dolorosi ed è chiamato sensibilizzazione periferica.
Nella maggior parte dei casi il dolore è una risposta normale a seguito di una lesione, ed è un meccanismo per proteggere il tessuto danneggiato da ulteriori danni. La sensibilizzazione periferica indica un’espansione della nocicezione che si verifica nei tessuti innervati dal sistema nervoso periferico. A seguito di una sensibilizzazione periferica prolungata possono verificarsi anche cambiamenti del sistema nervoso centrale che provocano una sensibilizzazione centrale.
La sensibilizzazione centrale si riferisce a soglie neurali alterate nel midollo spinale e / o ridotta inibizione corticale del dolore. Si ipotizza che la sensibilizzazione centrale sia un probabile meccanismo per lo sviluppo di sindromi dolorose croniche.

È stata segnalata sensibilizzazione in molte condizioni muscolo-scheletriche, tra cui epicondilalgia laterale di gomito, tendinopatia rotulea, fibromialgia, lombalgia, dolore temporo-mandibolare e dolore alla spalla.
Sebbene la localizzazione dei cambiamenti di soglia differisca tra la sensibilizzazione periferica e centrale, la manifestazione di entrambi i tipi di sensibilizzazione è un cambiamento nella percezione e / o nell’intensità del dolore. La percezione del dolore è il punto in cui uno stimolo, come la pressione meccanica, diventa doloroso. Quando è presente la sensibilizzazione, questa soglia di stimolo viene abbassata in modo tale che uno stimolo di minore intensità diventi doloroso. Questo fenomeno è noto come allodinia, o dolore in risposta a uno stimolo precedentemente non doloroso. L’intensità del dolore, d’altra parte, si riferisce all’entità del dolore percepito in risposta allo stimolo. In questo caso, quando la sensibilizzazione è presente la stessa intensità di stimolo si traduce in maggiori livelli di dolore. Questo fenomeno è chiamato iperalgesia, o dolore sproporzionatamente elevato rispetto al livello di stimolo. Allodinia e iperalgesia sono rappresentate nella Figura 1.
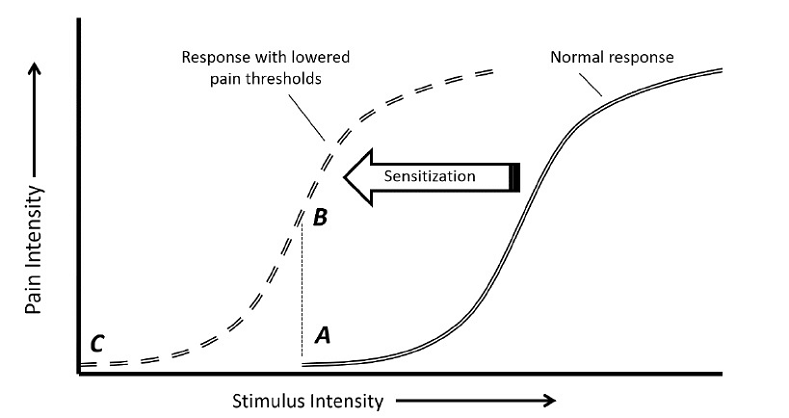
Figura 1. Ipotetico processo di sensibilizzazione. La curva di risposta normale (doppia linea) rappresenta la relazione tra la percezione del dolore e l’intensità dello stimolo. In presenza di sensibilizzazione, questa curva si sposta a sinistra (doppia linea tratteggiata). (A) rappresenta l’inizio del dolore nella condizione di risposta normale; (B) rappresenta l’iperalgesia, in cui un’intensità di stimolo che provoca l’insorgenza del dolore in condizioni normali viene percepito come più doloroso dopo la sensibilizzazione; (C) rappresenta l’allodinia, nel quale l’intensità dello stimolo che prima era percepito come normale ora è percepito come doloroso.
Valutare la presenza e l’entità della sensibilizzazione è possibile mediante test somatosensoriali. Poiché il dolore è multidimensionale e la sensibilizzazione può manifestarsi in modo diverso a seconda dei fattori che contribuiscono al dolore, sono possibili una varietà di risultati del test somatosensoriale.
Rolke e colleghi descrivono un protocollo di test sensoriali quantitativi standardizzati che comprende 7 test di 13 parametri sensoriali, inclusi test per rilevamento termico, soglie di dolore termico, rilevamento meccanico e soglie di dolore meccanico. Uno degli obiettivi chiave del test è determinare se la sensibilizzazione è periferica, centrale o una combinazione di entrambi.
Per ottenere ciò, il test viene eseguito sia nelle zone dolorose e sia in quelle non dolorose. I cambiamenti nelle soglie o nella sensibilità rilevati nelle regioni non dolorose indicano una sensibilizzazione centrale. Ad esempio, nel paziente con dolore alla spalla, una maggiore sensibilità agli input termici o meccanici nella spalla e / o nella gamba controlaterale sarebbe interpretata come sensibilizzazione centrale.
Per molti fisioterapisti, i pazienti con sindrome da conflitto sub-acromiale (SIS) sono difficili da trattare. Tale condizione è impegnativa perché la natura multifattoriale della sua pato-eziologia rende difficile la determinazione dei fattori meccanicistici primari . A causa di ciò, i disturbi possono persistere e consentire il persistere della sensibilizzazione. Una sensibilizzazione prolungata può ridurre ulteriormente la capacità degli interventi di essere efficaci. Oltre al recupero non riuscito o ritardato, il rischio di progredire verso sindromi dolorose croniche diventa maggiore quanto più a lungo persiste il dolore alla spalla. Diversi ricercatori hanno riconosciuto questo problema e hanno valutato il fenomeno di sensibilizzazione in gruppi di pazienti con spalle dolorose.
Lo scopo di una revisione è stata quella di riassumere e valutare i risultati dell’analisi sensoriale quantitativa su individui con dolore alla spalla unilaterale e di riassumere ciò che è noto sulla relazione tra dolore alla spalla e sensibilizzazione. Tutti gli studi hanno riportato la presenza di sensibilizzazione periferica, indicando che le soglie nocicettive locali sono state costantemente abbassate con dolore alla spalla unilaterale, mentre la maggior parte degli studi ha riportato prove di sensibilizzazione centrale.
Test sensoriale quantitativo in soggetti con dolore alla spalla unilaterale
La soglia del dolore alla pressione (PPT – Pressure Pain Threshold) è una stima della sensibilità dolorifica a stimoli meccanici. Rappresenta il punto in cui gli individui riferiscono che una forza gradualmente crescente nei tessuti molli diventa dolorosa. Un PPT inferiore è indicativo di una diminuzione delle soglie nocicettive al dolore e indica la presenza di sensibilizzazione. La PPT è stata quantificata in cinque dei sei studi che hanno analizzato individui con sindrome da conflitto subacromiale o dolore alla spalla unilaterale e la sensibilizzazione è stata stimata in confronto al PPT dei soggetti di controllo. Tutti e cinque gli studi hanno riportato soglie inferiori sulla spalla in pazienti con sindrome da conflitto sub – acromiale rispetto alle soglie per le spalle dei soggetti di controllo asintomatici.
Gwilym e colleghi hanno anch’essi valutato la presenza di sensibilizzazione periferica in soggetti con sindrome sub – acromiale, ma hanno valutato il dolore meccanico con rilevamento della nitidezza piuttosto che con PPT. I soggetti in questo studio hanno riferito quando uno stimolo acuto sul deltoide è stato percepito come acuto / doloroso, valutando il livello di dolore provato quando una sonda da 256 mN è stata applicata alla spalla.
Le soglie di rilevamento erano significativamente inferiori per la spalla interessata rispetto alla spalla controlaterale, indicando la presenza di sensibilizzazione periferica. Gli autori hanno anche riferito che questa presenza di ipersensibilità a stimoli acuti ha portato a risultati peggiori sull’Oxford Shoulder Score tre mesi dopo l’intervento di decompressione sub – acromiale.
Insieme ai risultati del PPT, questi studi confermano la presenza di sensibilizzazione periferica nei soggetti con sindrome sub – acromiale o dolore alla spalla unilaterale.
Molti di questi stessi studi hanno valutato la soglia del dolore alla pressione (PPT) in siti distanti dalla spalla interessata, come la spalla controlaterale od il tibiale anteriore. I PPT nei siti remoti sono stati quindi confrontati con i PPT nello stesso sito anatomico nei soggetti sani appartenenti ai gruppi di controllo. Sembrerebbe che le soglie del dolore meccanico della spalla controlaterale (non affetta) nei soggetti SIS non fossero diverse dalle soglie dei soggetti di controllo nello studio di Gwilym. L’identificazione di PPT inferiore nei tessuti lontani dalla spalla interessata supporta la presenza di sensibilizzazione centrale in quelli con sindrome da conflitto subacromiale e dolore alla spalla unilaterale.
Relazione tra dolore alla spalla e sensibilizzazione
Da queste sei analisi pubblicate sulla funzione somatosensoriale, la sensibilizzazione sembra essere un fenomeno che si verifica regolarmente negli individui con dolore alla spalla unilaterale. Come notato in precedenza, la sensibilizzazione periferica rappresenta una normale risposta protettiva a seguito di una lesione. Di conseguenza, la presenza di sensibilizzazione periferica riportata in questi studi non è sorprendente. Tuttavia, cinque dei sei studi hanno riportato anche indicazioni di sensibilizzazione centrale.
⦁ Ciò suggerisce che la nocicezione prolungata dai tessuti della spalla coinvolti potrebbe alterare i campi recettivi nel corno dorsale del midollo spinale e / o l’equilibrio fra inibizione/facilitazione discendente del dolore nei pazienti con sindrome sub acromiale.
⦁ I muscoli e i tendini della cuffia dei rotatori, in particolare il sovraspinato, sono densamente popolati da nocicettori che probabilmente contribuiscono alla sensibilizzazione centrale a livello della spalla.
La durata del dolore influisce chiaramente sulla transizione dalla sensibilizzazione periferica alla sensibilizzazione centrale. Sebbene la tempistica precisa di questa transizione sia sconosciuta negli esseri umani, è evidente che la segnalazione sensoriale nel SNC viene amplificata da ripetuti input periferici da tessuto periferico lesionato od infiammato nel tempo. La durata del dolore riportata negli studi esaminati non è stata riportata in modo coerente, ma la durata media più breve del dolore è stata di 8,5 mesi mentre la durata media più lunga è stata di 44,3 mesi. Ciò suggerisce che la maggior parte dei soggetti in questi studi potrebbe essere considerata affetta da dolore cronico, generalmente definito come dolore che dura da più di 3/6 mesi. Ciò limita la capacità di fare generalizzazioni su chi soffre di dolore acuto alla spalla o di comprendere meglio come la durata della lesione influisca sulla sensibilizzazione sia periferica che centrale.
L’implicazione di questi risultati è che gli interventi conservativi rivolti a pazienti con dolore cronico unilaterale di spalla hanno meno probabilità di essere efficaci o richiederanno maggiori risorse. La presenza costante di sensibilizzazione centrale suggerisce che i processi del midollo spinale e / o l’inibizione discendente del dolore sono stati alterati in modo tale che l’input periferico possa essere percepito come nocicettivo. Ciò può influenzare la capacità di applicare con successo interventi che incidono sui tessuti articolari come esercizi di stretching o rinforzo. Suggerisce anche come semplici attività funzionali, possano esacerbare i sintomi e diminuire i progressi della riabilitazione.
A causa della forte relazione tra la sensibilizzazione centrale e lo sviluppo del dolore cronico, è imperativo che vengano scoperti i meccanismi attraverso i quali la sensibilizzazione periferica passa alla sensibilizzazione centrale. La durata del dolore è solo un fattore in un processo che include interazioni tra input sensoriali, elaborazione del segnale del midollo spinale, inibizione e facilitazione discendente e biochimica complessa in ogni fase.
Prevenire o rallentare la progressione verso la sensibilizzazione centrale rappresenta la strategia migliore per ridurre gli oneri e i costi associati al dolore cronico. Allo stesso modo, sarà estremamente prezioso scoprire interventi conservativi a basso costo che possono rallentare o invertire la transizione dalla sensibilizzazione periferica a quella centrale.
L’esercizio e le tecniche manuali come il massaggio o la mobilizzazione, se applicati al momento opportuno e con la giusta intensità, possono essere in grado di modificare gli input periferici aberranti e alterare positivamente l’elaborazione centrale.
L’effetto della terapia manuale e dell’esercizio terapeutico nel dolore di spalla
Si dovrebbe promuovere un intervento precoce per il dolore acuto alla spalla per prevenire potenzialmente il passaggio verso il fenomeno della sensibilizzazione centrale. Tuttavia, esercizi troppo intensi nelle prime fasi della patologia, con movimenti eccessivi o energici, potrebbero innescare i nocicettori periferici sensibilizzati e causare un aumento del dolore od un suo prolungamento. I fisioterapisti di Spalla Clinic possiedono le qualità nel riconoscere ed interpretare il dolore del paziente con dolore di spalla
| Quali sono gli effetti della terapia manuale su una spalla dolorosa? |
|---|
| Complessivamente, la letteratura suggerisce un effetto biomeccanico della terapia manuale; tuttavia, i cambiamenti strutturali duraturi non sono stati indentificati e la scelta della tecnica non sembra a volte influenzare i risultati; |
| La terapia manuale produce effetti neurofisiologici che coinvolgono sia i tessuti periferici che spinali e corticali. Alcuni studi hanno misurato le risposte in termini di ipoalgesia e attività simpatica a seguito della terapia manuale suggerendo un meccanismo d’azione mediato dalla sostanza grigia periacqueduttale e dal corno dorsale del midollo spinale |
| Meccanismi periferici: Le lesioni muscoloscheletriche inducono una risposta infiammatoria nella periferia che avvia il processo di guarigione e influenza l’elaborazione del dolore. I mediatori infiammatori ed i nocicettori periferici interagiscono in risposta ad una lesione e la terapia manuale può influenzare direttamente questo processo, attraverso una significativa riduzione dei livelli ematici di citochine (Teodorczyk-Injeyan e colleghi, 2006). Attraverso la terapia manuale, sono stati osservati, inoltre, cambiamenti dei livelli ematici di β-endorfina, anandamide, N-palmitoiletanolamide, serotonina (Degenhardt e colleghi., 2007) e cannabinoidi endogeni(McPartland e colleghi, 2005); |
| Un meccanismo spinale, ovvero l’effetto della terapia manuale a livello del midollo spinale, con una diminuzione dell’attivazione del corno dorsale. La terapia manuale è associata ad ipoalgesia, scarico afferente (Colloca et al., 2000; Colloca et al., 2003), attività di pool di motoneuroni e cambiamenti nell’attività muscolare che possono implicare indirettamente un effetto mediato dal midollo spinale. |
| Meccanismi Sopraspinali: la letteratura sul dolore suggerisce l’influenza di specifiche strutture sopraspinali nella risposta al dolore. Strutture come la corteccia cingolare anteriore (ACC), l’amigdala, il grigio periacqueduttale (PAG) e il midollo ventromediale rostrale (RVM) sono considerati strumenti nell’esperienza del dolore. È stata osservata una tendenza verso una diminuzione dell’attivazione di tali regioni responsabili dell’elaborazione centrale del dolore con la terapia manuale. Inoltre, variabili come il placebo, le aspettative del paziente ed i fattori psicosociali possono essere pertinenti nei meccanismi della terapia manuale. |
Distinguere il dolore o il dolore minimo dopo l’esercizio terapeutico dal dolore prolungato e aumentato che è sproporzionato all’attività è fondamentale in modo che possano essere apportate modifiche al trattamento per evitare ulteriore sensibilizzazione.
I fisioterapisti di Spalla Clinic istruiscono i pazienti su eventuali restrizioni o modifiche di attività necessarie in modo da non alimentare i processi di sensibilizzazione durante l’attività ricreativa e/o lavorativa.
A cura di
GIONATA PROSPERI FT, SPT, SM, cert. VRS
Fisioterapista Sportivo e Scienze Motorie
OMPT Student – SUPSI switzerland
Fisioterapista esperto in Terapia Manuale nelle cefalee, emicrania
Fisioterapista dei disturbi dell’articolazione Temporo – Mandibolare
Fisioterapista dei Disturbi Vestibolari
Fisioterapista specializzato nella Spalla dolorosa





