I disturbi e e le lesioni alla cuffia dei rotatori sono una fra le cause più frequenti di spalla dolorosa. La diagnosi differenziale su quale possa essere il motivo che scatena il tuo dolore include la tendinopatia di cuffia, il conflitto sub-acromiale, le lesioni parziali o totali della cuffia dei rotatori e la tendinopatia calcifica.
Sebbene le calcificazioni siano state investigate con maggior frequenza nelle patologie di spalla, possiamo affermare con certezza che si possono trovare depositate un po’ in tutte le articolazioni del corpo umano.
Che cos’è la tendinopatia calcifica nella spalla
La tendinopatia calcifica nella spalla è una condizione dolorosa comune caratterizzata dalla presenza di calcificazioni nella porzione media o inserzionale dei tendini della cuffia dei rotatori o addirittura situate nella borsa sottoacromiale.
Epidemiologia: quante persone ne soffrono? Che caratteristiche hanno?
Il valore dell’incidenza nell’adulto è stato visto che oscilla in una percentuale che va dal 2,7% al 10,3%, ma il dato più importante è che solo il 50% circa dei valori sopracitati diventa sintomatico. Questo significa che non tutte le calcificazioni sono in grado di generare dolore alla spalla.
Questa condizione sembra affliggere le donne doppiamente rispetto al sesso maschile.
Nella maggioranza dei casi è presente in pazienti con fascia d’età compresa fra i 30 e i 60 anni ed è stato visto che nel 10%-25% dei casi può essere bilaterale (su entrambe le spalle).
Da diversi studi è stato notato che la tendinopatia calcifica colpisce di più la categoria di popolazione la cui occupazione richiede una posizione prolungata della braccia con una leggera rotazione verso l’interno e piccola abduzione della spalla come impiegati, cassieri, sarti o operai delle linee di produzione. È stato dimostrato, infatti, che i pazienti con tendinopatia calcifica con questo genere di caratteristiche lavorative hanno un diverso tipo di eziopatogenesi (causa dello sviluppo di una patologia) se paragonati ad altre forme di tendinopatia.
I tendini per loro natura sono formati da cellule (tenociti) molto poco vascolarizzate. Quando il braccio viene mantenuto in una posizione di rotazione interna e leggera abduzione, la cuffia dei rotatori si contrae inconsciamente in maniera leggera aumentando la tensione sui tendini; questa situazione di minima contrazione non fa altro che peggiorare lo stato di base di scarsa vascolarizzazione dei tendini.
Questo meccanismo eziologico sembra essere molto simile a quello che va a formare le calcificazioni a livello del grande trocantere a livello del femore.
Per quanto riguarda invece la localizzazione delle calcificazioni sulla cuffia dei rotatori, tutti gli studi sembrano concordare sul fatto che il tendine maggiormente coinvolto sia quello del muscolo sovraspinato, con un’incidenza che va dal 51.5% al 90% dei casi. Gli altri 3 tendini della cuffia (sottospinato, piccolo rotondo e sottoscapolare) hanno valori trascurabili.
Le persone con uno stile di vita sedentario sembra che abbiano un rischio di sviluppare la tendinopatia calcifica di spalla più alto rispetto a chi si mantiene in movimento (forse proprio perché muovendosi aumenta il livello del flusso della circolazione sanguigna in tutto il corpo diminuendo i piccoli focolai ischemici).
Per ragioni ancora non ben comprese, sembra che persone con pregressi episodi ischemici del miocardio (infarti cardiaci), ipertensione (pressione alta), diabete e disturbi della funzionalità della tiroide siano più predisposte allo sviluppo di calcificazioni di spalla. Esiste anche una stretta correlazione con disfunzionalità endocrine.
Tutta questa popolazione di persone, rispetto a chi non ha queste problematiche associate, ha uno sviluppo dei sintomi precoce, un decorso di malattia più lungo e infine va incontro a chirurgia più frequentemente.
Eziologia: cos’è una calcificazione? Come si forma?
Il materiale calcifico è un ammasso di “idrossiapatite di calcio” sotto forma di sostanza amorfa o di cristalli. La composizione chimica corrisponde a uno dei precursori per la formazione di tessuto osseo presente all’interno del nostro corpo che però non è giunto fino ad ossificazione completa: in pratica la catena di reazioni chimiche non è arrivata a concludersi. Ma come mai succede questa cosa su un tendine?
Le cellule dei tessuti del nostro organismo non sono perenni, ma sono in continuo rinnovamento: ogni singola cellula, di qualsiasi distretto e qualità sia, ha una nascita, sviluppa una vita fino a poi deteriorarsi con il tempo e morire. All’origine di tutto questo processo ci sono le cellule staminali, non specializzate in nessun genere di tessuto (muscolare, osseo, tendineo, connettivo, …) che sono in grado di differenziarsi in tutto ciò di cui il corpo gli richiede.
Un pool di queste cellule sta ai margini del tessuto tendineo di ciascun componente della cuffia dei rotatori pronto ad entrare in azione al bisogno. In circostanze normali o dopo un trauma, queste cellule staminali possono differenziarsi in tenociti ed auto-rinnovarsi, giocando un ruolo fondamentale nel mantenimento e riparazione tendinea.
Tuttavia, in presenza di condizioni locali alterate, come carichi meccanici eccessivi (tensioni o rilasciamenti) o microtraumi ripetuti nel tempo, le cellule staminali possono specializzarsi in “condrociti” (cellule specializzate nella costruzione di cartilagine) od “osteoblasti” (cellule specializzate nella produzione di tessuto osseo) invece che in tenociti.
Questa attività dei non-tenociti viene definita metaplasia e come prodotto finale ha l’accumulo di materiale calcifico in corrispondenza dei tendini.
Cosa succede dopo che si è formata la calcificazione?
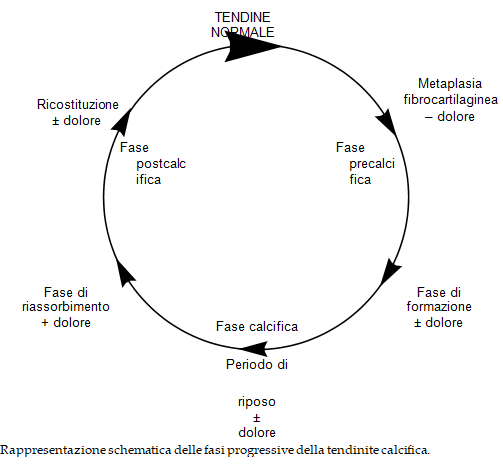
La cosa fondamentale da sapere è che la calcificazione non è perenne e statica nella zona in cui è stata creata, ma come tutte le cellule del corpo umano ha un inizio e una fine.
Devi sapere che la vita di una calcificazione si può dividere grossolanamente in 3 fasi:
- FASE PRECALCIFICA: le cellule del punto dove c’è la sofferenza meccanica subiscono una trasformazione fibrocartilaginea fino a diventare condrociti e osteoblasti.
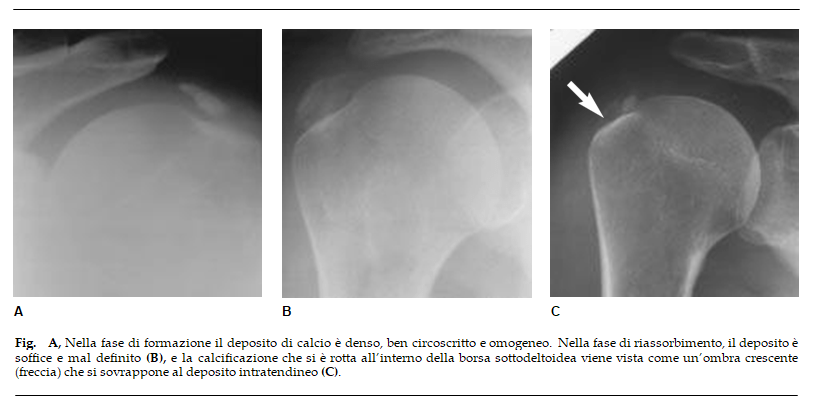
- FASE CALCIFICA: questa fase si può suddividere a sua volta in formazione, riposo e assorbimento. La cosa più importante da sapere è che, dopo un periodo di inattività (fase di riposo dove la calcificazione si è già formata e solidificata), nella fase di riassorbimento vengono autoprodotti macrofagi e cellule spazzine specializzate nella pulizia che iniziano a fagocitare e rimuovere il tessuto calcifico come in un’infiammazione. In questo momento la calcificazione ha la consistenza come quella della pasta del dentifricio.
- FASE POSTCALCIFICA: in questa fase, attraverso il termine del processo infiammatorio, vengono riparati i danni provocati dalla calcificazione e le nuove cellule tendinee si allineano nel normale orientamento fisiologico.
Diagnosi
La caratteristica più importante della tendinite calcifica è la presenza di dolore a livello della spalla (specie nelle attività sopra la testa, la notte o a riposo), può essere acuto o lieve a seconda della sopportabilità del paziente. Il dolore è più frequente trovarlo all’interno della fase di riassorbimento e probabilmente è causato dalla reazione infiammatoria che porta alla rimozione della calcificazione.
Di solito è associata anche una restrizione della mobilità attiva e passiva specie nei movimenti sopra il livello della testa (abduzione e/o flessione) sia per una contrazione muscolare antalgica da difesa contro il dolore che per la diminuzione dello spazio sottoacromiale.
In precedenza abbiamo visto quali sono i fattori di rischio metabolici, cardiaci ed endocrini ai quali si aggiungono un alto valore BMI (indice di massa corporea: valore che confronta il peso con l’altezza della persona) e l’avere un’età sopra i 50 anni.
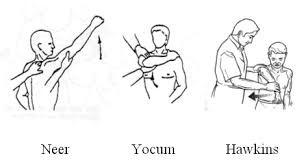
Fra i testi clinici ortopedici per verificare se possa coesistere una sindrome da conflitto associata al dolore di spalla abbiamo:
- TEST DI HAWKINS: viene portato il braccio del paziente davanti a se’ e poi ruotato verso l’interno.
- TEST DI NEER: viene fatto elevare il braccio del paziente fino alla massima altezza con la spalla che parte totalmente in una posizione di rotazione interna
- TEST DI YOCUM: il paziente porta la mano sulla spalla opposta e poi deve resistere a una spinta verso il basso fatta a livello del gomito
Tutti questi test hanno la caratteristica comune di diminuire ancor più lo spazio al di sotto dell’arco coracoacromiale. In caso di patologie o infiammazioni presenti nei tessuti sottintesi in questo spazio il test dovrebbe evocare il sintomo doloroso che lamenta solitamente il paziente.
Esami strumentali
I possibili esami strumentali sono:
- Radiografia;
- risonanza magnetica;
- ecografia.
Radiografia
La radiografia è un tipo di esame che viene utilizzato molto spesso in prima istanza per andare ad indagare la causa di un dolore di sospetta origine muscolo-scheletrica.
Nella tendinopatia calcifica di spalla ha il vantaggio di poter individuare facilmente la presenza o meno di raccolte calcifiche intorno all’omero e nello spazio sottoacromiale, confermando o meno l’ipotesi diagnostica.
A seconda del tipo di proiezione o di posizione che viene fatta tenere al paziente il radiologo è in grado di decifrare anche la localizzazione della calcificazione (classica anteroposteriore –neutra, rotazione interna o rotazione esterna- ascellare o outlet view).
La radiografia è in grado di dire anche in che fase si sta trovando in quel momento la calcificazione (differenze di forma e intensità di segnale).
Lo svantaggio più rilevante della radiografia (come anche della TAC) è che il paziente viene sottoposto a delle radiazioni ionizzanti. Per cui se dalla raccolta dati anamnestica e dalla valutazione la situazione è abbastanza chiara, si preferisce indagare con altri esami strumentali meno invasivi.
Risonanza magnetica
La risonanza magnetica sta ultimamente guadagnando molto campo nell’utilizzo in ambito muscolo-scheletrico perché garantisce ottimi risultati in assenza di radiazioni ionizzanti. Anche nella spalla viene utilizzata di frequente.
La risonanza magnetica tuttora però nell’ipotesi diagnostica di tendinopatia calcifica della cuffia dei rotatori non viene raccomandata perché le calcificazioni appaiono ipointense in tutte le sequenze e possono essere scambiati per artefatti o piccole emorragie tissutali.
La risonanza rimane ad oggi una tecnica diagnostica costosa e meno tollerata dal paziente se paragonata all’ecografia, per cui il suo uso dovrebbe essere riservato esclusivamente in caso di complicazioni come lesioni tendinee od osteolisi del trochite (grande tuberosità).
Ecografia
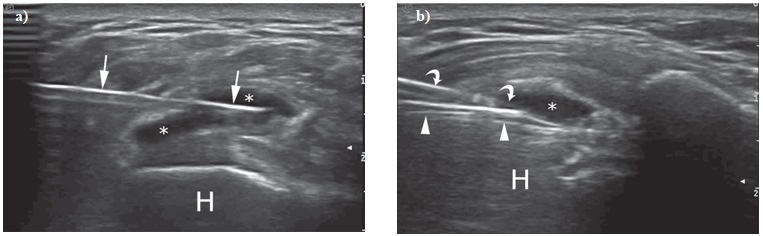
L’ecografia è diventato con il passare degli anni uno strumento valutativo nelle patologie di spalla sempre più utile. Se manovrata da un ecografista esperto può avere capacità diagnostiche simili a quelle di una risonanza magnetica senza le problematiche di tollerabilità da parte del paziente.
Un altro vantaggio è che possono essere fatte delle valutazioni dinamiche: l’operatore è in grado di osservare quello che succede al di sotto della cute mentre il paziente muove la spalla.
Con le tecnologie che abbiamo a disposizione attualmente l’ecografia si presta bene nella ricerca e valutazione delle calcificazioni, anche quelle più piccole. È in grado infatti di ottenere risoluzioni che arrivano fino a 200 µm (0.2 mm, millimetri). Inoltre diversi studi hanno dimostrato che la positività delle calcificazioni al segnale Doppler è fortemente correlata a un paziente che percepisce dolore (fase di riassorbimento e/o post-calcifica): questo dato importante ci può aiutare a determinare se la calcificazione è effettivamente la causa dei sintomi del paziente o solo un ritrovamento casuale.
In sostanza l’ecografia è l’esame di prima scelta in quanto meno costoso, meglio tollerato e più indicato in questo genere di patologia.
Trattamento
Per il trattamento è possibile ricorrere a:
- fisioterapia conservativa;
- trattamento non conservativo.
Fisioterapia conservativa
Al giorno d’oggi il primo trattamento consigliato per affrontare questo genere di patologia è quello conservativo non chirurgico. Viene associata la fisioterapia all’utilizzo di farmaci, a seconda dell’intensità del sintomo percepito dal paziente.
Secondo le ultime evidenze scientifiche se non ci sono miglioramenti significativi dei sintomi entro i tre mesi di trattamento viene consigliato l’utilizzo di altre metodiche non conservative.
L’obiettivo primario del trattamento è quello di ridurre il sintomo doloroso. Vengono utilizzati generalmente farmaci anti-infiammatori non steroidei (FANS) che possono essere associati eventualmente anche a infiltrazioni con corticosteroidi nella zona sottoacromiale (fino a un massimo di 3). Il medico deve porre attenzione a pazienti che hanno nella loro storia anamnestica problematiche di carattere gastrointestinale o cardiaco.
Una volta attenuato il dolore comincia il trattamento fisioterapico che può avvalersi dell’utilizzo di terapie fisiche (neuro-modulatore antalgico, onde d’urto) e/o terapie manuali associate ad esercizio terapeutico.
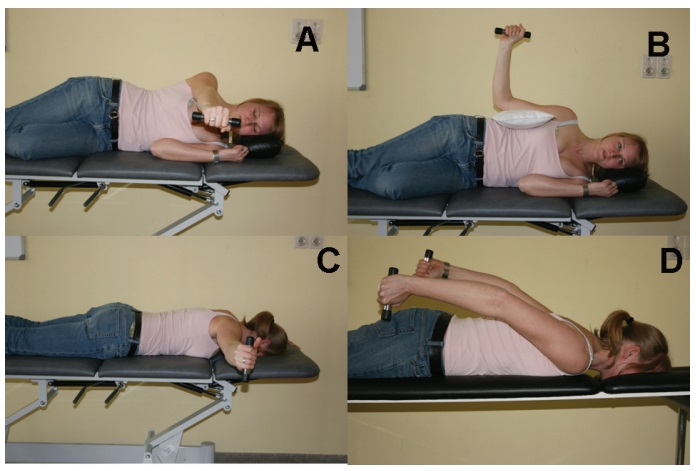
L’esercizio terapeutico attivo è di fondamentale importanza in quanto va a ristabilire gli schemi di movimento corretti che con il passare del tempo si erano persi a causa di adattamenti e/o compensazioni che la spalla aveva instaurato inconsciamente per difendersi da questa problematica o da altre patologie pregresse. L’obiettivo del fisioterapista è quello di ristabilire i perfetti equilibri e movimenti di spalla e scapola.
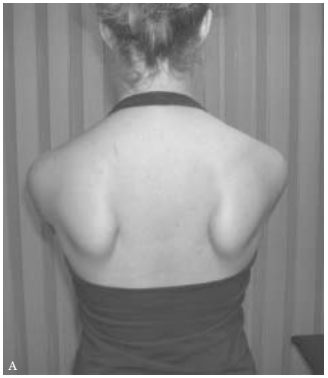
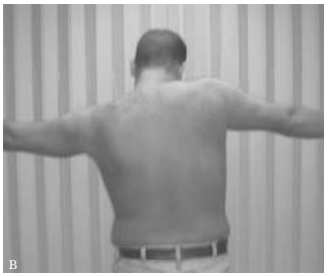
Un fattore fondamentale su cui lavorare fin da subito è la discinesia scapolare: la scapola scivola in maniera alterata sul torace generando delle posizioni sfavorevoli per muovere la spalla (conflitto subacromiale).
Una volta valutata la discinesia da un fisioterapista esperto, vengono applicati degli esercizi specifici per la situazione attuale trattando la muscolatura deficitaria ristabilendo la corretta stabilità della scapola sul torace.
Solitamente vengono trattati tre muscoli scapolo-toracici:
- Trapezio medio
- Trapezio inferiore
- Gran dentato
A seconda del tipo e del grado di debolezza muscolare il fisioterapista deve creare l’esercizio adatto per il singolo paziente di modo tale che possa riuscire a riprodurlo anche presso il proprio domicilio dando così continuità al trattamento fisioterapico.
E’ stato scientificamente provato che un programma mirato specifico per la discinesia favorisce la risoluzione dei sintomi lamentati dal paziente.
La terapia manuale passiva invece è necessaria per andare a ristabilire tutte quelle restrizioni articolari o muscolari che limitano la mobilità della spalla nello spazio: verranno applicati stretching articolari o capsulo-legamentosi, massaggi muscolari e allungamenti. Anche questi possono essere somministrati per essere svolti facilmente a casa dal paziente.
Nell’ambito delle terapie fisiche quella che è stata studiata di più in questo ambito è sicuramente l’onda d’urto. Utilizzata esclusivamente in ambito urologico fino agli anni ‘90 per la risoluzione dei calcoli renali, ultimamente sta trovando sempre più campo anche in ambito fisioterapico muscolo-scheletrico.
Attualmente sono sempre in fase di studio i parametri ottimali di trattamento come dosaggio, durata e intervallo fra un trattamento e l’altro, ma sull’efficacia ormai sembrano non esserci più dubbi: esiste un’alta percentuale di riassorbimento parziale o totale del deposito calcifico a 6 settimane dall’ultimo trattamento effettuato con onde d’urto. Ad oggi sembra che le dosi ottimali oscillino fra la bassa potenza e la media.
Dopo il trattamento infatti è stato visto in laboratorio che si sviluppa una neovascolarizzazione dei tessuti trattati dalle onde associata alla proliferazione di cellule pro infiammatorie e fattori di crescita che generano un aumento del livello del metabolismo locale. Questo fatto porta infine a un riassorbimento cellulo-mediato della calcificazione.
L’unico punto a sfavore del trattamento con onde d’urto è la non sempre tollerabilità da parte del paziente. Infatti può generare un aumento del dolore durante e subito dopo il trattamento e un’alterazione transitoria locale della cute.
Trattamento non conservativo
La tecnica di Ultrasound-Guided Needling (UGN), lavaggio con guida ecografica, è una tecnica mini invasiva che garantisce ottimi risultati in termini di riduzione della dimensione delle calcificazioni con una percentuale di soddisfazione da parte del paziente che va oltre il 75%.
La procedura si svolge tramite l’introduzione di due aghi all’interno del focolaio calcifico sotto guida ecografica. Il primo ago introduce all’interno della cavità un piccolo quantitativo di fluido (soluzione salina) mentre il secondo aspira il tutto con annesso il deposito di calcio lavato. Solitamente prima della procedura viene infiltrato nelle vicinanze della borsa sottoacromiale una piccola dose di anestetico locale mentre al termine dell’operazione viene iniettato del cortisonico per prevenire eventuali infiammazioni della borsa.
La UGN è indicata nel momento di maggior acutizzazione della patologia, quindi prevalentemente nella fase di riassorbimento, dove il deposito calcifico non è più in forma solida ma fluida. Nelle prime fasi delle calcificazioni non è indicato questo genere di trattamento, come non è consigliato procedere in assenza di alcun sintomo percepito.
La maggior parte degli studi riportano ottimi risultati nel medio e lungo termine. Questo genere di trattamento viene consigliato solo dopo che il trattamento conservativo non è andato a buon termine.
KEY POINTS
- Non tutte le calcificazioni danno sintomi dolorosi (solo la metà). Per tanto è vivamente sconsigliato trattare calcificazioni indolori.
- L’esame diagnostico migliore è l’ecografia associata a una buona valutazione ortopedica. L’ecografia è necessario che venga svolta da un operatore esperto.
- In prima istanza è sempre consigliato il trattamento conservativo per almeno 3 mesi.
- La fisioterapia associata alle onde d’urto sono il miglior trattamento conservativo dimostrato fino ad oggi.
- La chirurgia mini invasiva UGN viene svolto solo dopo la non riuscita del trattamento conservativo.
BIBLIOGRAFIA
Evaluation and nonsurgical management of rotator cuff calcific tendinopathy.
Greis AC, Derrington SM, McAuliffe M.
Rotator cuff calcific tendinopathy: from diagnosis to treatment.
Acta Biomed. 2018 Jan 19;89(1-S):186-196. doi: 10.23750/abm.v89i1-S.7022. Review.
Sansone V, Maiorano E, Galluzzo A, Pascale V.
Orthop Res Rev. 2018 Oct 3;10:63-72. doi: 10.2147/ORR.S138225. eCollection 2018. Review.
Calcific Tendinopathy of the Rotator Cuff: Pathogenesis, Diagnosis, and Management.
J Am Acad Orthop Surg. 1997 Jul;5(4):183-191.
Relative balance of serratus anterior and upper trapezius muscle activity during push-up exercises.
Ludewig PM, Hoff MS, Osowski EE, Meschke SA, Rundquist PJ.
Am J Sports Med. 2004 Mar;32(2):484-93.
Rehabilitation of scapular muscle balance: which exercises to prescribe?
Cools AM, Dewitte V, Lanszweert F, Notebaert D, Roets A, Soetens B, Cagnie B, Witvrouw EE.
Am J Sports Med. 2007 Oct;35(10):1744-51. Epub 2007 Jul 2.
a cura di
ANDREA BIANUCCI, FT, OMT
- Specialista in terapia manuale ortopedica
- Fisioterapista delle patologie di spalla nello sportivo “overhead”
- Specialista nella riabilitazione del cestista, pallavolista e arti marziali
- Specialista nel trattamento dei Trigger Point Miofasciali
www.linkedin.com/in/andreabianucci89