Il termine “Frozen Shoulder” fu introdotto nel 1934 da Codman, che descriveva una condizione caratterizzata da: esordio insidioso, dolore solitamente presente vicino alla zona di inserzione del deltoide, difficoltà ad effettuare movimenti di spalla attivi e passivi (soprattutto elevazione e rotazione esterna) incompleti e dolorosi, atrofia di sovraspinato e sottospinato, esami radiografici negativi tranne per la presenza di atrofia ossea.
Prima di Codman, nel 1872, la stessa condizione era stata etichettata da Duplay come “periartrite scapolo-‐omerale”. Nel 1945 Neviesar portò l’attenzione sulla capsula articolare, diversamente dai suoi predecessori che vedevano nella borsa subacromion-‐deltoidea la causa principale di tale condizione. Da qui il termine Capsulite Adesiva, per descrivere il cambiamento della sinovia a livello della capsula infiammata. Nonostante questo termine sia ancora in uso nell’ICD (International Classification of Disease) e negli USA, studi artroscopici successivi sostennero che questa condizione non era associata ad aderenze capsulari, bensì a un quadro sinovitico e progressiva contrattura della capsula articolare a livello dell’ articolazione gleno-‐omerale ed adesa alla testa omerale.
È definita come una condizione autolimitante della durata di 2-3 anni, anche se alcuni studi hanno riportato che il 40% dei pazienti presentano sintomi oltre i 3 anni dal loro inizio, mentre il 15% rimane con deficit permanenti. È possibile avere un coinvolgimento simultaneo bilaterale (nel 14% dei casi) mentre il 20% dei pazienti può sviluppare sintomi simili nella spalla controlaterale
Come possiamo definirla?
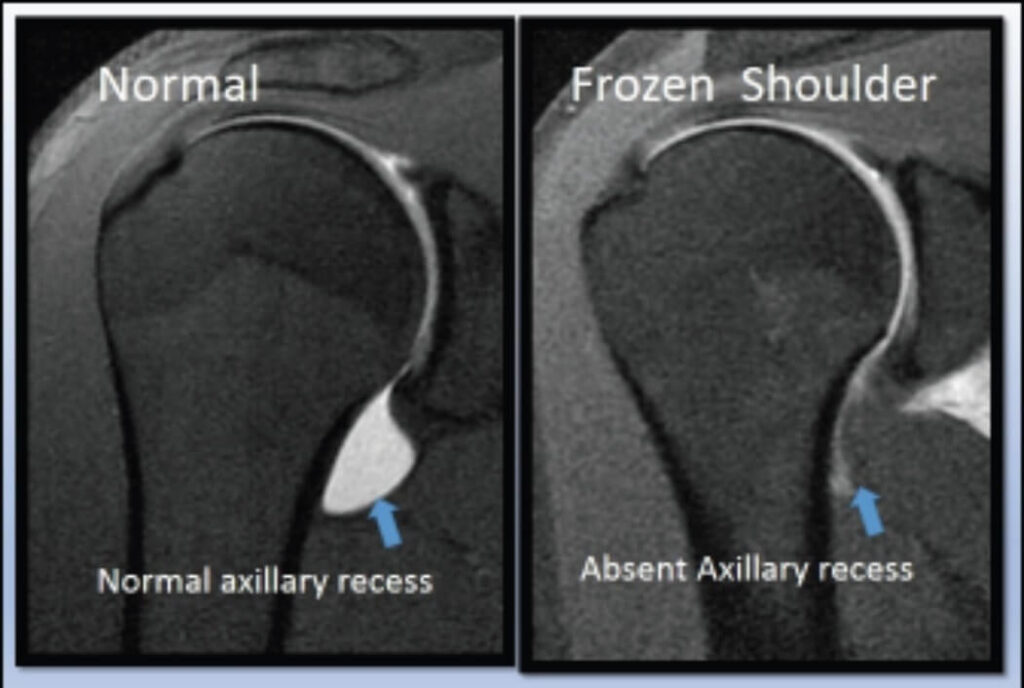
La Frozen shoulder (contracture syndrome) o spalla congelata è una condizione ad eziologia sconosciuta caratterizzata da dolore e da un’importate diminuzione della mobilità attiva e passiva della spalla che subentra in assenza di chiare anomalie sia intrinseche che estrinseche all’articolazione, l’unica anomalia che potrebbe esser possibile riscontrare prevede una riduzione del volume del recesso glenoideo anteriore che in condizioni di normalità è circa 15-‐35ml, in condizione patologica si riduce a 5-‐6ml (contrattura capsulare) e questa riduzione potrebbe esser visibile in Artro-‐Risonanza Magnetica.
Classificazione
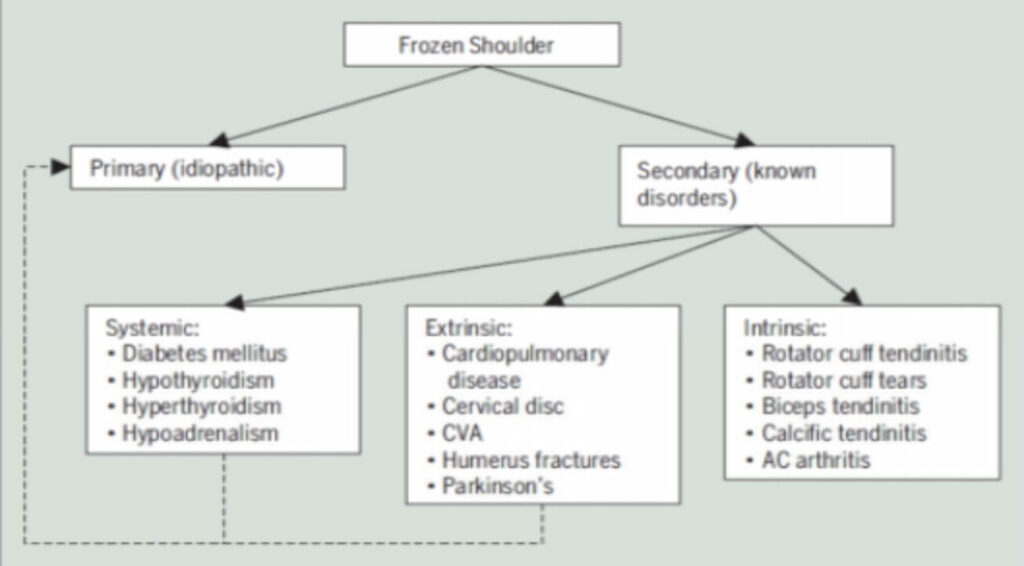
In letteratura sono presenti diverse tipologie di classificazione per la Frozen Shoulder, quella più recente è stata formulata da Kelley e propone due macrocategorie:
- Frozen Shoulder primaria (Capsulite Adesiva idiopatica)
- Frozen Shoulder secondaria
La prima è caratterizzata da un’origine idiopatica; la seconda viene suddivisa in:
- Sistemica: include pazienti con una storia di diabete mellito o malattie tiroidee;
- Estrinseca: include pazienti la cui patologia non è direttamente correlata alla spalla, come ictus, patologie intratoraciche o intraddominali, disturbi cervicali, autoimmobilizzazioni, fratture alle estremità distali.
- Intrinseca: include pazienti con una patologia conclamata precedente o recente alla spalla, come tendinopatie del bicipite o della cuffia dei rotatori, tendinite calcifica, artropatia acromionclaveare o glenomerale, fratture prossimali di omero e/o scapola.
Perdita di ROM articolare e dolore associati a rigidità post-‐operatoria non sono considerate Capsulite Adesiva.
Diversamente da prima, altre classificazioni includono nella Capsulite Adesiva primaria anche le associazioni con sbilanci ormonali, biochimici e immunologici; nella forma secondaria invece sono inserite tutte le cause note di rigidità ed immobilità di spalla, come interventi o traumi.
Epidemiologia e fattori di rischio
La prevalenza della Frozen Shoulder si stima essere tra il 2 e il 5% della popolazione generale. Colpisce di più le donne rispetto agli uomini ed ha una maggiore incidenza tra i 40 ed i 65 anni di età; inoltre, contrarre la capsulite adesiva in una spalla aumenta il rischio di un interessamento controlaterale dal 5 al 34%. Vi sono diversi fattori di rischio associati a questa condizione che includono:
- diabete
- malattie sistemiche (ipertiroidismo, ipotiroidismo, malattie cardiovascolari)
- Parkinson
- malattia di Dupuytren
- età compresa tra i 40 e 65 anni
- immobilità
prolungata di spalla (trauma, patologie da sovraccarico o chirurgia)
- fattori
psico-‐sociali (ansia e depressione)
Qual è la pato-eziologia?
Ad oggi è ancora piuttosto sconosciuta; Infiammazione vsfibrosità, cosa causa cosa? è di fatto ambedue le cose; Alcuni studi hanno dimostrato la presenza di alti livelli di citochine, che agiscono come stimolo infiammatorio e fibrogenico persistente, con conseguente sviluppo di fibrosi ed infiammazione a sinovia e complesso capsulo-‐legamentoso.
Nella Capsulite Adesiva primaria sono stati individuati nella capsula e nella sinovia dell’intervallo dei rotatori anche linfociti di tipo B e T, mastociti e macrofagi; questo suggerirebbe una risposta immunitaria che sfocia nel processo infiammatorio e fibrotico anche se il fattore scatenante iniziale è ancora sconosciuto, la patogenesi origina da una sovra-‐regolazione delle citochine infiammatorie.
Questo, tramite l’evoluzione di vari processi, porta alla proliferazione di fibroblasti attivi e alla loro successiva trasformazione in miofibroblasti, che vanno ad intaccare i tessuti molli articolari, accompagnati dall’infiammazione della sinovia; tutto questo avverrebbe soprattutto nella capsula anteriore.
Un’ultima ipotesi attribuisce il fattore scatenante l’infiammazione alla lesione della cuffia dei rotatori, in cui la rottura delle fibre tendinee innescherebbe i markers infiammatori e fibrotizzanti; anche in questo caso non vi sono sufficienti evidenze scientifiche.
Presentazione clinica
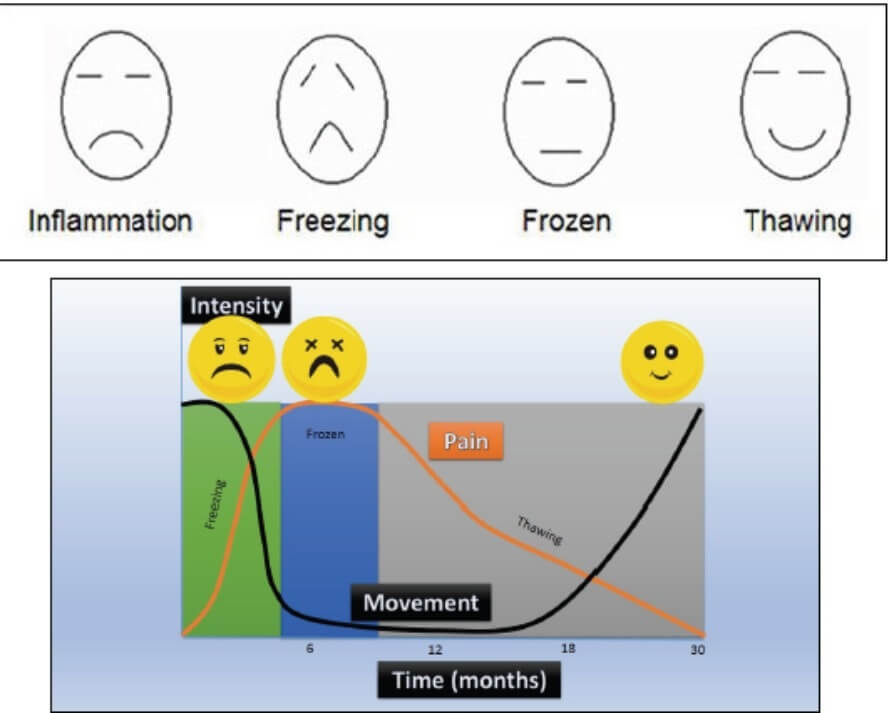
questa condizione ècaratterizzata da un lungo decorso clinico che ha una durata media di 30. Diversi autori sostengono che la Frozen Shoulder si sviluppi in tre fasi, Kelley invece sostiene la teoria delle 4 fasi, inserendo alle canoniche tre una fase “pre-‐ adesiva:
- Fase pre-‐adesiva: i pazienti descrivono un dolore acuto all’end of range e fastidio durante la notte e a riposo. In questa fase, che può durare fino a 3 mesi, gli esami artroscopici rivelano una diffusa reazione sinoviale senza adesioni o contratture
- Freezing (di congelamento): perdita progressiva di mobilità su tutti i piani ed aumento del dolore durante la notte. Dura dai 2 ai 9 mesi, in cui è presente un’ aggressiva sinovite ed angiogenesi.
- Frozen (fase congelata/di rigidità): aumento della rigidità, il dolore rimane costante o inizia a regredire, presentandosi solo all’end of range. Può durare dai 4 ai 12 mesi, in cui si verifica una progressiva fibrosi capsulo-‐legamentosa e diminuisce la sinovite e angiogenesi.
- Thawing (di scongelamento/risoluzione): risoluzione del dolore e un graduale recupero della mobilità di spalla, anche se può non esserci sempre un recupero completo. Può durare dai 15 ai 24 mesi dall’inizio dei sintomi.
E importante specificare che la presentazione clinica del paziente non è sempre riferibile ad una fase precisa perché spesso possono presentarsi in modo sovrapposto.
Inquadramento diagnostico
a diagnosi è essenzialmente clinica, e si basa sulla storia evalutazione clinica del paziente. Tuttavia, essendo estremamente variabile nella presentazione di segni e sintomi e non essendoci un accordo comune sulla descrizione di tale patologia, non esistono ancora precisi criteri diagnostici definitivi ritenuti “Gold Standard”. Diventa pertanto essenziale condurre un’efficace valutazione funzionale del paziente, attraverso una corretta raccolta anamnestica ed un accurato esame fisico.
Ulteriori elementi da considerare a tal fine possono essere determinati esami strumentali e test specifici. A livello anamnestico, il paziente riferisce una graduale e progressiva insorgenza del dolore, inizialmente nell’end of range, localizzato generalmente nell’inserzione del deltoide. In questa fase il dolore impedisce di dormire e limita, insieme alla graduale e progressiva comparsa di rigidità, le attività di vita quotidiana.
Altri elementi che possono derivare dall’intervista al paziente si basano sui fattori di rischio precedentemente citati: età tra i 40 ed i 65 anni, presenza di patologie sistemiche come diabete e disfunzioni tiroidee, disturbi intrinseci oppure estrinseci alla spalla. L’andamento e lo sviluppo di dolore e restrizione del movimento risulta generalmente in linea con l’evoluzione del decorso clinico fatta in precedenza. I dati anamnestici dipendono quindi dalla fase patologica in cui si trova il paziente.
Esami strumentali
Vi sono alcune modalità di imaging che possono aiutare a confermare questo quadro patologico in sede di diagnosi differenziale.
La Radiografia può evidenziare una possibile presenza di osteopenia o tendinite calcifica, inoltre può rilevare osteofiti, corpi liberi o calcificazioni periarticolari.
L’Artrografia permette di individuare il volume capsulare, l’Ultrasuonografia mostra cambiamenti infiammatori fibrovascolari dei tessuti molli associati all’ispessimento del legamento coraco-‐omerale.
La Risonanza Magnetica (MRI) e l’Artrografia con Risonanza Magnetica (MRA) possiedono un’alta accuratezza diagnostica nell’identificazione di diverse caratteristiche che appartengono alla frozen shoulder, come l’ispessimento del legamento coraco-‐ omerale, la poca distensione capsulare, l’iperintensità del legamento gleno-‐omerale inferiore, l’ipertrofia sinoviale, l’ispessimento a livello del recesso ascellare e dell’intervallo dei rotatori.
Trattamento conservativo
occorre innanzituttoeducareil paziente per descrivere il decorso naturale della patologia, promuovere modificazioni nelle attività della vita quotidiana e promuovere l’autotrattamento.
Dal punto di vista di terapie fisiche, le tens,gli ultrasuoni e le altre terapie strumentali hanno un’efficacia minima, la sola diatermia ha qualche piccolo risultato positivo nel breve termine; vengono utilizzate tecniche di terapia manuale ortopedica essenzialmente tutte a fine corsa dove l’obiettivo è quello di “stirare”/stressare la capsula articolare in tutte le direzioni nei limiti del dolore del paziente, mantenere il fine corsa massimo del paziente in quel momento.
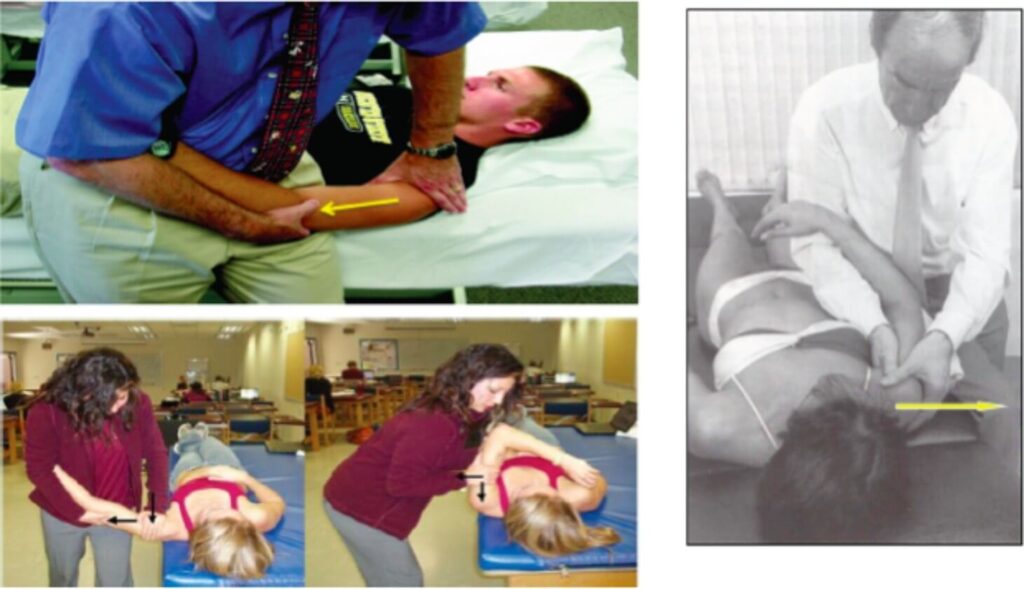
Tutte le tecniche di terapia manuale utilizzabili per la frozen shoulder come ad esempio tecniche Mulligan, Kaltenborn etc producono un certo grado di dolore, occorre far attenzione all’intensità dello stesso in quanto uno stimolo eccessivamente doloroso non fa altro che aumentare la restrizione di movimento innescando un vero e proprio circolo vizioso.
Quindi, da un lato il terapista deve aspettarsi la riproduzione di un certo grado di dolore ma è importante che sia comunque all’interno dell’accettabilità.
Per questo esistono mobilizzazioni a basso o ad alto grado d’intensità: le prime sono più indicate nelle fasi iniziali della patologia, in modo da rispettare la sintomatologia dolorosa, le seconde nelle fasi successive, dove è prevalente la restrizione di movimento; i movimenti accessori più ricercati per il recupero articolare sono il glide postero-‐inferiore e/o anteriore in distrazione.
Inoltre è possibile lavorare anche su tutti i tessuti molli peri-‐articolari al fine di rimuovere anche tutte le alterazioni muscolari e fasciali tipiche della condizione clinica in oggetto, compromessi primitivamente o secondariamente alla patologia infiammatoria capsulare.
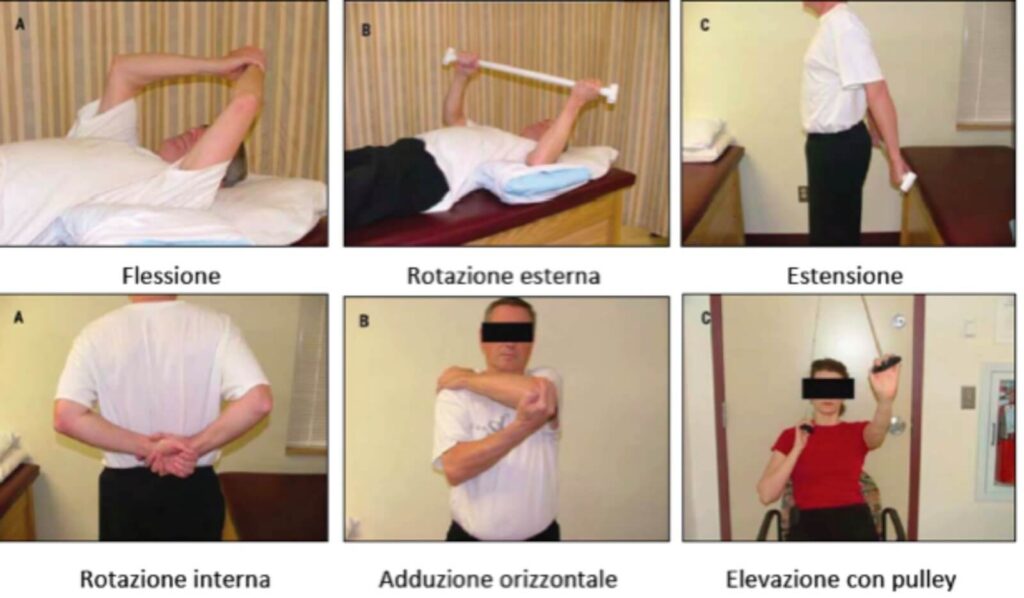
Diventa necessario quindi il loro trattamento, attraverso il massaggio, il massaggio trasverso profondo, il trattamento dei trigger points. È possibile istruire il paziente ad esercizi di movimento e stretching, la cui intensità deve essere determinata in base al livellodi irritabilità dei tessuti.
Gli esercizi di stretching possono essere diretti alla capsula articolare o al legamento coraco-‐omerale, mentre gli esercizi di movimento attivi puntano all’esecuzione del corretto movimento.
L’auto-‐trattamento è fondamentale in questa patologia, in relazione alla lunga durata della stessa e prevede esercizi di mobilizzazione articolare a fine corsa
Trattamento medico conservativo
sono utilizzati corticosteroidi la cui assunzione puòavvenire per via orale oppure attraverso infiltrazioni intra-articolari (articolazione gleno-omerale) o sub-acromiali. Generalmente, le iniezioni di corticosteroidi hanno notevoli benefici sulla funzionalità, sintomatologia dolorosa e recupero articolare nel breve termine e nelle prime fasi di Frozen Shoulder.
Un’altra opzione sono le iniezioni intra-articolari di acido ialuronico al fine di diminuire l’infiammazione sinoviale agendo a livello delle citochine; si ottiene così una riduzione del dolore ed un miglioramento nelle attività funzionali.
Ancora si possono utilizzare gli Anti-infiammatori non steroidei (FANS) con lo scopo di ridurre il grado di infiammazione e dolore, soprattutto nelle prime fasi della patologia, in cui è prevalente lo stato infiammatorio.
Distensione articolare o idrodilatazione, in questa procedura, eseguita sotto anestesia locale, viene iniettata una soluzione salina al fine di diminuirne la pressione tramite la rottura delle aderenze capsulari e l’espansione dello spazio articolare.
Il Blocco del nervo sovrascapolare, è usato per ridurre il dolore acuto e/o cronico, dimostrando benefici sia a breve termine che nel lungo periodo.
Trattamento chirurgico
Il trattamento chirurgico è preso in considerazione solo nei casiin cui si ha un fallimento del trattamento conservativo, soprattutto in termini di dolore e mobilità articolare. Non esiste un cut-‐off temporale oltre cui viene decretato il fallimento del trattamento conservativo in favore di un intervento chirurgico; in media i pazienti si sottopongono alla chirurgia dopo 12,4 mesi di riabilitazione. In più, pazienti che oltre ad avere sintomi persistenti possiedono anche fattori di rischio come il diabete o che sono affetti bilateralmente, possono prendere in considerazione l’intervento prima rispetto agli altri soggetti.
Le principali tecniche chirurgiche adottate per la Frozen Shoulder sono:
- Manipolazione sotto anestesia (Slocco in narcosi, MUA): al paziente, sottoanestesia generale, viene eseguita una sequenza specifica di manipolazioni oltre resistenza che comprendono flessione, abduzione, rotazione esterna ed interna di spalla ad omero abdotto La MUA è una procedura molto utilizzata ma che comporta il rischio di una lesione capsulare e conseguente neo fibrosi tessutale.
- Release artroscopico: è considerata una buona tecnica chirurgica; tuttavia, risultaormai un intervento superato, sostituito dal release artroscopico. l’utilizzo di questa tecnica è molto comune ed attualmente è considerata dalla comunità scientifica la più efficace nel trattamento della Frozen Shoulder L’intervento consiste in una incisione delle strutture colpite dal processo fisiopatologico tramite un release del legamento coraco-‐omerale ed una capsulotomia mirata al fine di liberare le aderenze e restituire all’articolazione un range di movimento quanto più possibile vicino al fisiologico.
Ceccarelli Claudio PT, OMPT, Cert DN, FIFA Diploma in Football Medicine
- Docente
a contratto Università di Pisa
- Assistente
alla didattica Università di Roma “Tor Vergata”
- Membro
del gruppo di ricerca scientifico G.E.R.I.C.O (Università di Roma
“Tor Vergata”)
- Fisioterapista
specializzato in problematiche di spalla e gomito.
- FIFA
Diploma in Football Medicine