Le fratture a livello dell’omero possono verificarsi in seguito a un colpo diretto sulla spalla o a causa di un trasferimento di forza indiretto provocato da una caduta del paziente con braccio e mano tesa in avanti o indietro. Spesso coinvolgono anche i tessuti molli periarticolari, in particolar modo la cuffia dei rotatori.
Classificazione delle fratture di omero
Per poter gestire al meglio le fratture di Omero esistono alcune classificazioni:
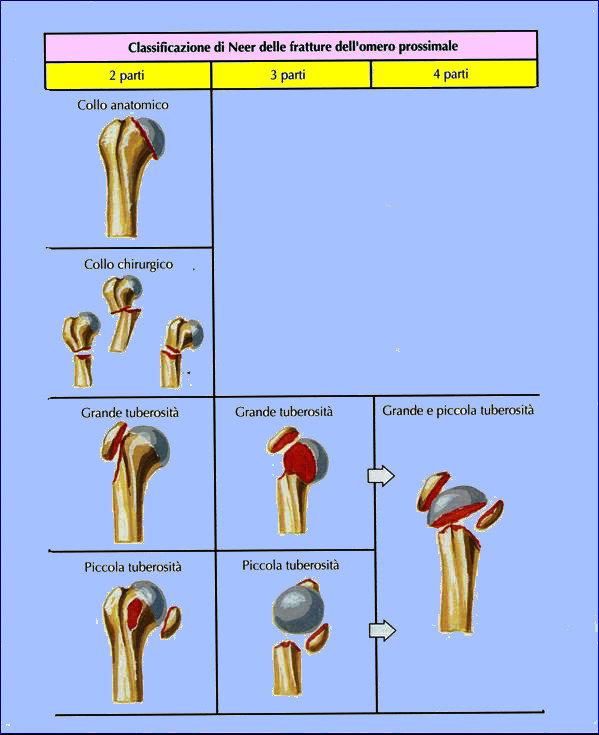
– Classificazione Di Neer. La porzione prossimale dell’omero viene suddivisa in 4 segmenti: testa dell’omero, trochite, trochine e diafisi. Sono divise inoltre in fratture a singolo frammento in cui c’è una configurazione più o meno stabile della frattura(composte o con minimi spostamenti); fratture a due frammenti, in cui abbiamo lo spostamento di uno dei frammenti, fratture a tre frammenti, in cui abbiamo la scomposizione di due dei frammenti (ad esempio grande tuberosità e diafisi della testa dell’omero) e le fratture a quattro frammenti, che sono le fratture più gravi con lo scollamento di tutte e quattro le componenti dell’omero e un coinvolgimento vascolare più o meno importante con rischio di necrosi avascolare.
– Classificazione Di Muller. Si basa sulla gravità morfologica della frattura, sull’eventuale interruzione della vascolarizzazione. In questa classificazione le fratture sono divise in tipi, gruppi e sottogruppi. A ogni segmento corporeo corrisponde un codice alfanumerico, nel caso delle fratture prossimali di omero il numero corrispondente è il numero 11. Questa classificazione è stilata in ordine crescente rispetto alla gravità della frattura. Ad esempio: 11 a1 sarà una frattura abbastanza semplice, mentre un 11c3 sarà associata a una frattura più complessa con interruzione della vascolarizzazione.
La classificazione di Neer è risultata essere quella più utilizzata dai chirurghi.
Presentazione clinica delle fratture di omero
Il paziente si presenterà all’attenzione dell’operatore sanitario con sintomi clinici caratteristici che comprendono:
- Dolore
- Gonfiore
- Impotenza funzionale
- Braccio atteggiato in Arm By side (lungo il corpo raccolto con la mano sulla pancia)
- Ematoma
- Eventuale perdita della sensibilità
- Eventuale formicolio al braccio derivato da una problematica vascolare;
Il dolore è il sintomo per eccellenza di una frattura e si presenta immediatamente dopo l’episodio traumatico ed è talmente intenso che non permette all’individuo alcun movimento con l’arto interessato. L’ematoma tendenzialmente si presenta 24-48h dopo il trauma e le sue dimensioni dipendono dalla gravità della frattura.
Valutazione
Occorre valutare, oltre all’ispezione dei tessuti molli:
1) se vi sono evidenti deformità della frattura
2) se vi sono rigonfiamenti anteriori e posteriori (possono far pensare a una lussazione della spalla);
3) lo stato neurovascolare dell’arto in relazione a problematiche vascolo-nervose che possono essersi verificate in seguito alla frattura;
In seguito il paziente sarà sottoposto a esame strumentale (RX) a 3 proiezioni: Antero/Posteriore per valutare gli spostamenti del collo chirurgico dell’omero, della grande e della piccola tuberosità, Antero/Posteriore ruotata di 40° per valutare l’osso glenoideo, e laterale di scapola che valuta l’inclinazione della testa omerale e la porzione posteriore della parte prossimare dell’omero, ossia una frattura della grande tuberosità (trochite).
La tac viene utilizzata soprattutto in fase prechirurgica per valutare se ci sono indicazioni per un eventuale intervento e, nei casi di frattura più complessa, per valutare gli spostamenti e il posizionamento dei frammenti oppure in casi in cui l’RX sia poco chiaro.
Fratture di omero: trattamento conservativo o chirurgico?
L’87% delle fratture sono semplici, e il trattamento è di tipo conservativo, nel momento in cui la frattura è scomposta il chirurgo deve porsi alcune domande:
- Quando intervenire?
- Che trattamento chirurgico utilizzare?
Nel caso di fratture di spalla con una configurazione abbastanza stabile, il trattamento è di tipo fisioterapico conservativo, mentre occorre ricorrere chirurgicamente quando si ha una frattura associata a lussazione, una frattura a 3/4 frammenti, una frattura esposta, un’importante danno neurovascolare, una frattura head splitting, una frattura con importante scomposizione in varo/valgo della frattura e un alto rischio di necrosi avascolare.
Ad oggi le tecniche chirurgiche più utilizzate sono le placche con viti a stabilità angolare, l’emiartroplastica o artroprotesi, o protesi anatomica parziale, in quanto viene sostituita solo la testa dell’omero e non la glena, e la protesi inversa, in cui viene sostituita sia la glena che la testa dell’omero.
In cosa consiste il trattamento riabilitativo?
Nel caso di una gestione conservativa della frattura la riabilitazione inizierà dopo i canonici mesi di riposo con braccio immobilizzato nel rispetto del recupero biologico del tessuto osseo (6-8 settimane); nel mentre sarà possibile lavorare sulle strutture prossimali come ad esempio la scapola e sulle porzioni distali (gomito-polso-mano) al fine di prevenire complicazioni legate all’immobilità prolungata. Gradualmente, di pari passo con la consolidazione ossea, sarà possibile concentrarsi sul recupero della mobilità della spalla con tecniche di mobilizzazione passiva, attiva assistita e attiva, tecniche di ripristino del tono/trofismo muscolare che prevederanno esercizi isometrici, isotonici concentrici ed eccentrici (in ordine crescente), esercizi di controllo neuromuscolare fino ad arrivare al ripristino del gesto sport specifico.
Per quanto concerne il trattamento post intervento chirurgico, a differenza di articolazioni come il ginocchio e l’anca, non ci sono linee guida evidence based per le protesi. Ad oggi la progressione terapeutica è basata fondamentalmente sull’esperienza clinica del fisioterapista e sulle disposizioni del chirurgo. Il paziente necessiterà quindi di un programma personalizzato a seconda di quelli che sono i fattori preoperatori, intraoperatori e postoperatori.
Nei soggetti con protesi inversa la cuffia dei rotatori è assente, quindi l’attenzione fisioterapica sarà focalizzata sula funzionalità del deltoide e dei muscoli periscapolari, a differenza dei soggetti con endoprotesi, in cui l’attenzione sarà focalizzata anche sulla cuffia dei rotatori.
