La spalla è un’articolazione poco vincolata e solitamente permette un ampio raggio di movimento, questa mobilità rende l’articolazione a rischio di sviluppare instabilità. Quindi può portare a lussazione/dislocazione dell’omero nei confronti della scapola.
Cause
La lussazione di spalla può essere causata da:
- episodi di origine traumatica;
- instabilità;
- condizione di iperlassità.
Origine traumatica
Queste lussazioni sono di solito provocate da un trauma improvviso e violento in cui vengono lesionati i legamenti gleno-omerali (soprattutto il legamento inferiore), il labbro glenoideo con avulsione della capsula gleno-omerale (lesione di Bankart) o si può verificare una frattura da impatto della testa dell’omero (lesione di Hill-Sachs) per l’urto contro il bordo anteriore della cavità glenoidea durante l’uscita della testa dalla sua posizione.
Instabilità
Sono le lussazioni secondarie a eventi (2-3) di lussazione traumatica quindi non vere e proprie lussazioni, ma sublussazioni.
Iperlassità
Ovvero lassità costituzionali che o in seguito a traumi diretti, indiretti o a gesti ripetitivi portano lesioni che rendono la testa dell’omero instabile. Questa condizione di iperlassità non è una patologia ma una predisposizione in quanto le componenti anatomiche risultano lasse ovvero più elastiche del resto delle persone. Generalmente l’articolarità è così ampia che non si spiega come mai la spalla non si lussi. Di solito non provoca dolore ma può essere causa di tendiniti della cuffia dei rotatori in giovane età.

Inoltre le lussazioni possono essere parziali, con la testa dell’omero che non esce completamente dalla sua posizione e quindi parleremo di sub-lussazioni, mentre nelle lussazioni totali, la dislocazione è completa quindi la testa dell’omero esce totalmente dalla sua posizione. Ciò si può verificare in direzione:
- antero-inferiore:
la testa dell’omero esce dalla cavità glenoidea della spalla
portandosi in avanti e in basso rispetto alla sua sede.
- posteriore:
la testa dell’omero esce dalla cavità glenoidea della spalla
portandosi indietro rispetto alla sua sede.

Tra le due tipologie di lussazione la antero-inferiore è la più comune, circa il 95% dei casi, è rara invece quella posteriore che è anche la più complessa da trattare. Una volta che l’apparato legamentoso viene danneggiato da un evento di lussazione alla spalla soprattutto di origine traumatica è possibile che si possano verificare ancora altri episodi d’instabilità.
Sintomi
I sintomi più comuni comprendono:
- Dolore
violento e insopportabile
- Incapacità
di movimento
- Il
braccio rimane lungo il corpo ed extra ruotato
- La
spalla perde la sua tipica forma
Diagnosi
La diagnosi è pressoché evidente, malgrado ciò è importante prima di un eventuale ricollocamento, da parte del chirurgo ortopedico, effettuare indagini diagnostiche come radiografie, risonanza magnetica, esame elettromiografico ed anche una TAC al fine di identificare eventuali complicanze come lesioni di nervi e vasi, fratture ossee ecc..).
Trattamento
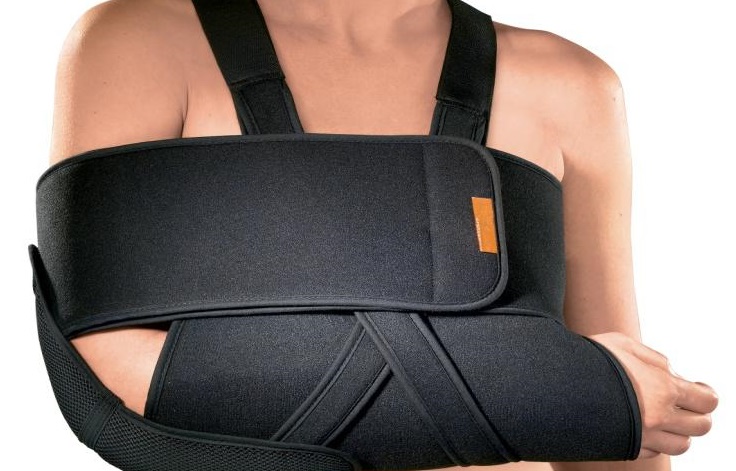
In una lussazione di spalla occorre effettuare una manovra di riposizionamento tempestivo eseguito da un medico dopo una radiografia di controllo, ed è buona norma eseguire questo intervento in anestesia locale per non accentuare il dolore. Successivamente dopo aver ricollocato l’omero in sede viene eseguita nuovamente una radiografia e poi immobilizzato il braccio (rotazione interna con l’avambraccio stretto al corpo ) con un tutore per circa 3 settimane.
Trattamento conservativo della lussazione gleno-omerale
Di solito dopo il primo episodio di lussazione gleno-omerale si cerca di NON operare i pazienti ma di indirizzarli verso un trattamento riabilitativo conservativo che è finalizzato ad un rinforzo dei muscoli scapolo-toracici e ad un cauto e dolce recupero articolare prima passivo e poi attivo controllando la soglia del dolore ed infine ad un riequilibrio posturale. Le attività fisiche leggere possono essere riprese dopo 2-4 settimane dall’evento.
Quando è il caso di intervenire chirurgicamente?
Il trattamento chirurgico è obbligato quando i fenomeni lussativi si ripetono più volte o quando le strutture anatomiche sono molto danneggiate o compromettono la funzionalità della spalla(dolore, mancanza di forza o poca sensibilità). Due sono le strade percorribili:
- Artroscopia
I tessuti molli vengono riparati usando strumenti poco invasivi attraverso piccole incisioni e con l’utilizzo di ancore e suture si ricostruisce e riporta i legamenti lesionati o rotti in sede.
- Chirurgia
Aperta
Si utilizza questa tecnica quando le lesioni causate dalla lussazione non sono sanabili nè con il trattamento conservativo nè in artroscopia, si procede con una piccola incisione sulla parte anteriore della spalla e si esegue la riparazione con più chiara visibilità.
I risultati dell’intervento chirurgico sono più che soddisfacenti, circa il 95 % dei pazienti riprende le normali attività quotidiane e sportive senza affrontare nuove lussazioni. I tempi di guarigione si aggirano tra 45-180 giorni
Riabilitazione e tempi di recupero
In principio la spalla si mostrerà rigida, poco mobile, dolorante e con una muscolatura assente, sarà nostro obbiettivo creare un programma personalizzato al fine di migliorare la stabilità e recuperare la funzionalità di spalla.
Il percorso riabilitativo è costituito da 5 fasi:
Fase 1: (4° settimana post operatoria)
Tolto il tutore la spalla è poco sofferente, si presentano ancora edemi e contratture a livello muscolare. Si prosegue con lavoro decontratturante sul cingolo scapolare, pompage e se necessario terapia fisica. Mobilizzazioni attive e attivo/assistite. Utilissima per un recupero più rapido l’idrokinesiterapia dove si conduce la spalla anche a 90° di elevazione e abduzione.
Fase 2: Recupero completo articolarità (4°-5°settimana post operatoria)
Obbiettivo importante di questa fase è restituire al paziente buona articolarità per renderlo più autonomo possibile nello svolgimento delle normali attività di vita quotidiana (lavorare, guidare…) Importante eseguire stretching capsulare e recupero di rotazione interna ed esterna.
Fase 3: Recupero della forza (5°-8° settimana p.o)
Ottenuta totale articolarità si inizia a lavorare sul recupero forza di tutto il cingolo scapolare, eliminando le discinesie, e rinforzando i muscoli della cuffia dei rotatori.
Fase 4: Recupero propriocettività (7°-9° settimana p.o)
La spalla ha raggiunto un buon livello di forza, inizia a percepire stimoli di intensità crescente e in tutte le direzioni (superfici instabili, lanci, palla contro superfici …)
Fase 5: Recupero gesto atletico (8°-12° settimana p.o)
La spalla ha raggiunto il recupero totale nel centro di riabilitazione ed ora è arrivato il momento di ritrovare il gesto atletico specifico e quindi l’approccio sul campo anche con l’utilizzo di attrezzature sportive.
Da questo momento è possibile riprendere qualsiasi attività o sport.